Периферическая нервная система
Периферическая нервная система — это часть нервной системы. Она находится вне головного и спинного мозга, обеспечивает двустороннюю связь центральных отделов нервной системы с органами и системами организма.
К периферической нервной системе относятся черепные и спинномозговые нервы, чувствительные узлы черепных и спинномозговых нервов, узлы (ганглии) и нервы вегетативной (автономной) нервной системы и, кроме того, ряд элементов нервной системы, при помощи которых воспринимаются внешние и внутренние раздражители (рецепторы и эффекторы).
Нервы образуются отростками нервных клеток, тела которых лежат в пределах головного и спинного мозга, а также в нервных узлах периферической нервной системы. Снаружи нервы покрыты рыхлой соединительнотканной оболочкой — эпиневрием. В свою очередь нерв состоит из пучков нервных волокон, покрытых тонкой оболочкой — периневрием, а каждое нервное волокно — эндоневрием.
Периферические нервы могут быть различные по длине и толщине. Самым длинным черепным нервом является блуждающий нерв. Известно, что периферическая нервная система соединяет головной и спинной мозг с другими системами при помощи двух видов нервных волокон — центростремительных и центробежных. Первая группа волокон проводит импульсы от периферии к ЦНС и называется чувствительными (эфферентными) нервными волокнами, вторая несет импульсы от ЦНС к иннервируемому органу — это двигательные (афферентные) нервные волокна.
В зависиᴍоϲти от иннервируемых органов эфферентные волокна периферических нервов могут выполнять двигательную функцию — иннервируют мышечную ткань; секреторную — иннервируют железы; трофическую — обеспечивают обменные процессы в тканях. Выделяют нервы двигательные, чувствительные и смешанные.
Двигательный нерв образуется отростками нервных клеток, находящихся в ядрах передних рогов спинного мозга или в двигательных ядрах черепных нервов.
Чувствительный нерв состоит из отростков нервных клеток, которые формируют спинномозговые узлы черепных нервов.
Смешанные нервы содержат как чувствительные, так и двигательные нервные волокна.
Вегетативные нервы и их ветви сформированы отростками клеток боковых рогов спинного мозга или вегетативными ядрами черепных нервов. Отростки этих клеток являются предузловыми нервными волокнами и идут до вегетативных (автономных) узлов, которые входят в состав вегетативных нервных сплетений. Отростки клеток узлов направляются к иннервируемым органам и тканям и называются послеузловыми нервными волокнами.
Черепные нервы
Нервы, отходящие от стволовой части головного мозга, называются черепными. У человека выделяют 12 пар черепных нервов, их обозначают римскими цифрами по порядку расположения. Черепные нервы имеют разные функции, так как они состоят только из двигательных или чувствительных либо из двух видов нервных волокон. Поэтому одна часть их относится к двигательным нервам (III, IV, VI, XI и XII пары), другая — к чувствительным (I, II, VIII пары), а третья — смешанная (V, VII, IX и Х пары).
Обонятельные нервы (nn. olfactorii) — I пара черепных нервов (рис. 118).
Рис. 118. Обонятельный нерв:
1— обонятельные луковицы; 2— обонятельные нервы
По функции они являются чувствительными и образованы центральными отростками обонятельных клеток, расположенных в слизистой оболочке полости носа. Эти отростки формируют нервные волокна, которые в составе 15—20 обонятельных нервов идут через отверстия решетчатой пластинки в полость черепа в обонятельную луковицу (см. «Орган обоняния»).
Зрительный нерв (п. opticus) — II пара чувствительных нервов (рис. 119).
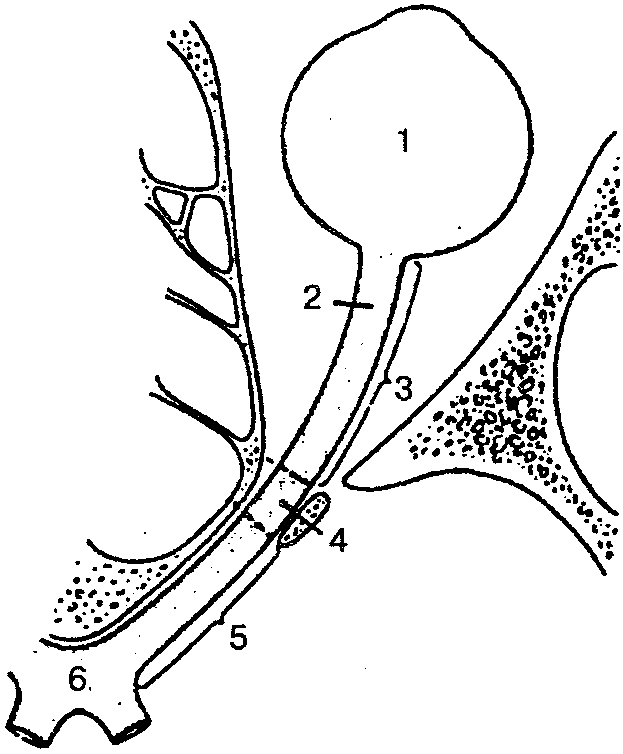
Рис. 119. Зрительный нерв (схема):
1 — глазное яблоко; 2 — зрительный нерв; 3 — глазничная часть; 4 — внутри-канальцевая часть; 5 — внутричерепная часть; 6 — зрительный перекрест
Представлен нейритами ганглиозных нервных клеток сетчатки глазного яблока. Пройдя через сосудистую оболочку, склеру, каналы зрительного нерва проникают в полость черепа, где образуют неполный зрительный перекрест (хиазму). После перекреста нервные волокна собираются в зрительные тракты (см. «Орган зрения»).
Глазодвигателъный нерв (п. oculomotorius) — III пара (рис. 120). Одна часть нерва берет начало от двигательного ядра, другая — от вегетативного (парасимпатического) ядра, расположенных в среднем мозге. Он выходит на основание черепа из одноименной борозды на медиальную поверхность ножки мозга и через верхнюю глазную щель проникает в глазницу, где делится на две ветви: верхнюю и нижнюю; иннервирует мышцы глаза. Вегетативные волокна отходят от нижней ветви глазодвигательного нерва и образуют глазодвигательный (парасимпатический) корешок, который направляется к ресничному узлу
Блоковый нерв (п. trochlearis), IV пара, является двигательным нервом (см. рис. 120). Он начинается от ядра среднего мозга, выходит из дорсальной поверхности ствола мозга и идет по основанию черепа к глазнице. В глазнице нерв проникает через верхнюю глазную щель, достигает верхней косой мышцы глаза и иннервирует ее.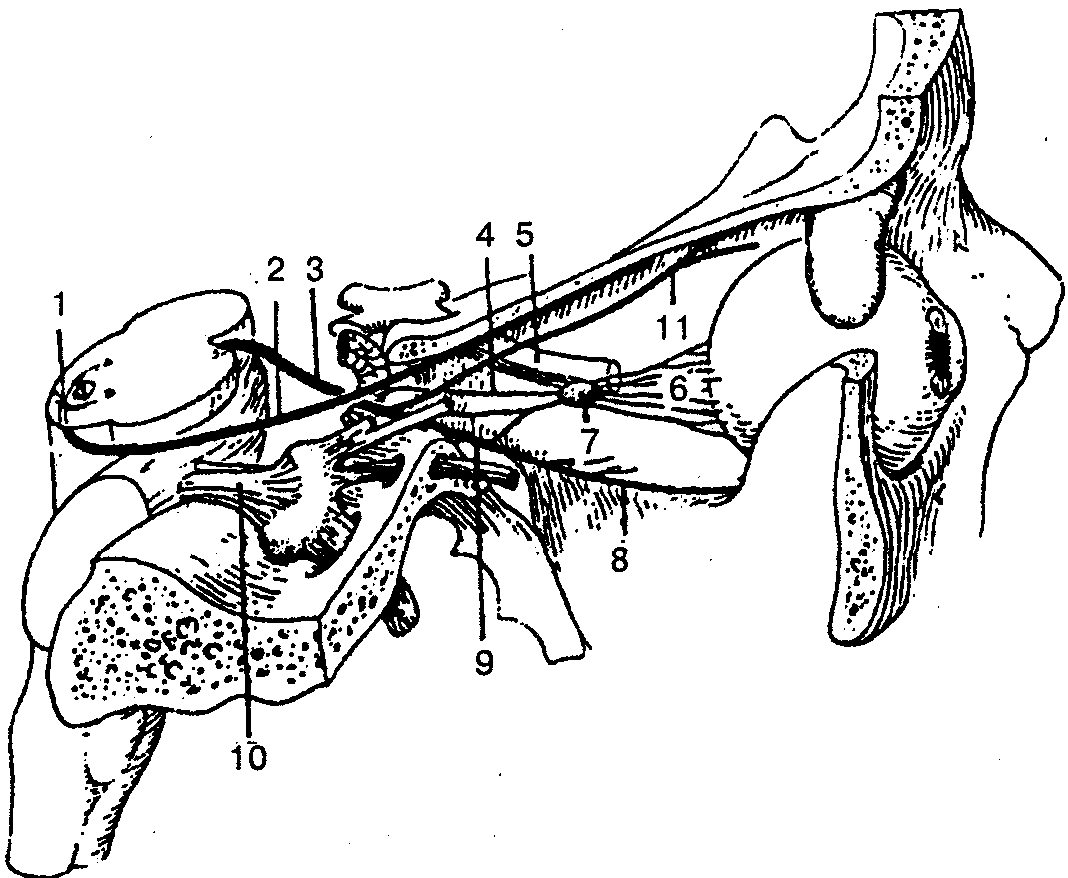
Рис. 120. Глазодвигательный и блоковый нервы:
1 — перекрест блоковых нервов; 2 — блоковый нерв; 3 — глазодвигательный нерв; 4 — симпатический корешок; 5 — зрительный нерв (часть); 6 — короткие ресничные нервы; 7— ресничный узел; 8— нижняя ветвь глазодвигательного нерва; 9 — носоресничный корешок; 10 — тройничный нерв; 11 — верхняя ветвь глазодвигательного нерва
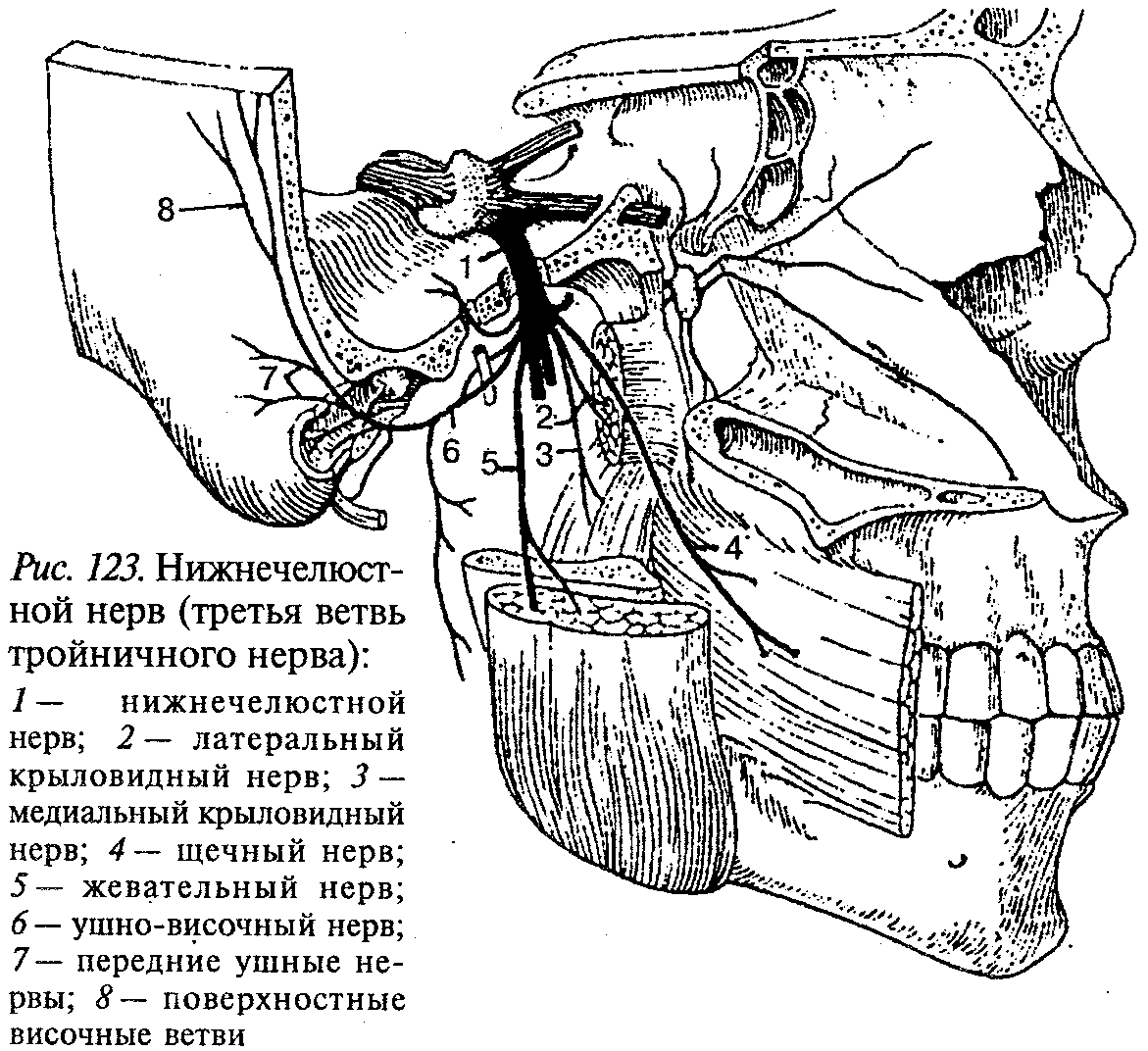
Тройничный нерв (п. trigeminus), V пара, — смешанный нерв. Двигательные волокна тройничного нерва начинаются из его двигательного ядра, который лежит в мосту.
Чувствительные волокна этого нерва идут к ядрам среднемозгового и спинномозгового пути тройничного нерва.
Нерв выходит на основание мозга из боковой поверхности моста двумя корешками: чувствительным и двигательным. На передней поверхности пирамиды височной кости образует утолщение чувствительного корешка тройничного нерва — тройничный узел. Этот узел представлен телами чувствительных нейронов, центральные отростки которых образуют чувствительный корешок, а периферические участвуют в образовании всех трех ветвей тройничного нерва, отходящих от тройничного узла: 1) глазной нерв;
2) верхнечелюстной нерв и 3) нижнечелюстной нерв. Первые две ветви по своему составу чувствительные, третья — смешанная, так как к ней присоединяются двигательные волокна.
Первая ветвь, глазной нерв (рис. 121), проходит в глазницу через верхнюю глазную щель, где делится на три основные ветви, (йлезный нерв, лобный нерв и носоресничный нерв); иняервируют содержимое глазницы, глазное яблоко, кожу и конъюнктиву верхнего века, кожу лба, носа, слизистую оболочку части полости носа, лобной, клиновидной пазух.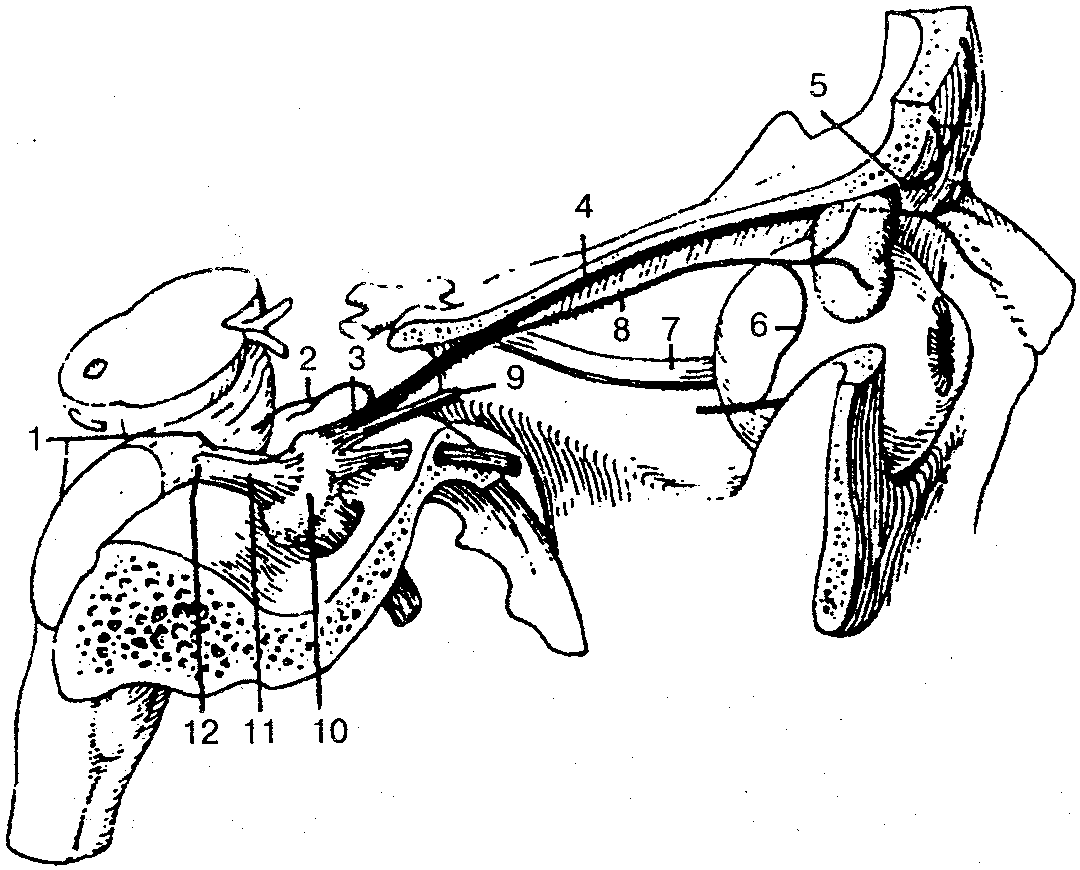
Рис. 121. Глазной нерв (первая ветвь тройничного нерва):
1 — двигательный корешок; 2 — тенториальная (оболочечная) ветвь; 3 — глазной нерв; 4 — лобный нерв; 5 — надглазничный нерв; 6 — соединительная ветвь (со скуловым нервом); 7— зрительный нерв; 8— слезный нерв; 9— носоресничный нерв; 10— тройничный узел; 11 — тройничный нерв; 12— чувствительный корешок
Вторая ветвь, верхнечелюстной нерв (рис. 122), через круглое отверстие проходит в крыловидно-нёбную ямку, где от него отходят подглазничный и скуловой нервы, а также узловые ветви к крылонёбному узлу.
![]()
Рис. 122. Верхнечелюстной нерв (вторая ветвь тройничного нерва):
1 — верхнечелюстной нерв; 2 — скуловой нерв; 3 — подглазничный нерв; 4— нижние ветви век; 5— наружные носовые ветви; 6— внутренние носовые ветви; 7— верхние губные ветви; 8 — верхние зубные ветви; 9 — верхние десневые ветви; 10 — верхнее зубное сплетение; 11 — средняя верхняя альвеолярная ветвь; 12 — задние верхние альвеолярные ветви; 13 — передние верхние альвеолярные ветви
Подглазничный нерв отдает ветви для иннервации зубов, десен верхней челюсти; иннервирует кожу нижнего века, носа, верхней губы.
Скуловой нерв по ходу отдает ветви от парасимпатических волокон слезной железе, иннервирует также кожу височной, скуловой и щечной областей. От крылонёбного узла отходят ветви, которые иннервируют слизистую оболочку и железы полости носа, твердого и мягкого нёба.
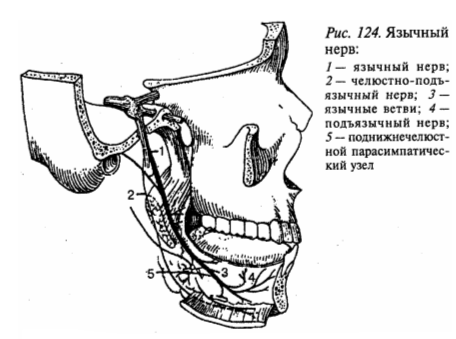
Третья ветвь, нижнечелюстной нерв (рис. 123), выходит из черепа через овальное отверстие и делится на ряд двигательных ветвей ко всем жевательным мышцам, челюстно-подъязычной мышце, напрягающей нёбную занавеску, и к мышце, напрягающей барабанную перепонку. Кроме того, нижнечелюстной нерв отдает ряд чувствительных ветвей, в том числе крупных: язычный и нижний альвеолярный нервы; более мелкие нервы (щечный, ушно-височный, менингеальная ветвь). Последние иннервируют кожу и слизистую оболочку щек, часть ушной раковины, наружного слухового прохода, барабанную перепонку, кожу височной области, околоушную слюнную железу, оболочку головного мозга.
Язычный нерв (рис. 124) воспринимает общую чувствительность слизистой оболочки (боль, прикосновение, температура) с 2/3 части языка и слизистой оболочки рта.
Нижний альвеолярный нерв (рис. 125) самый крупный изо всех ветвей нижнечелюстного нерва, входит в канал нижней челюсти, иннервирует зубы и десны нижней челюсти и, пройдя через подбородочное отверстие, иннервирует кожу подбородка и нижней губы.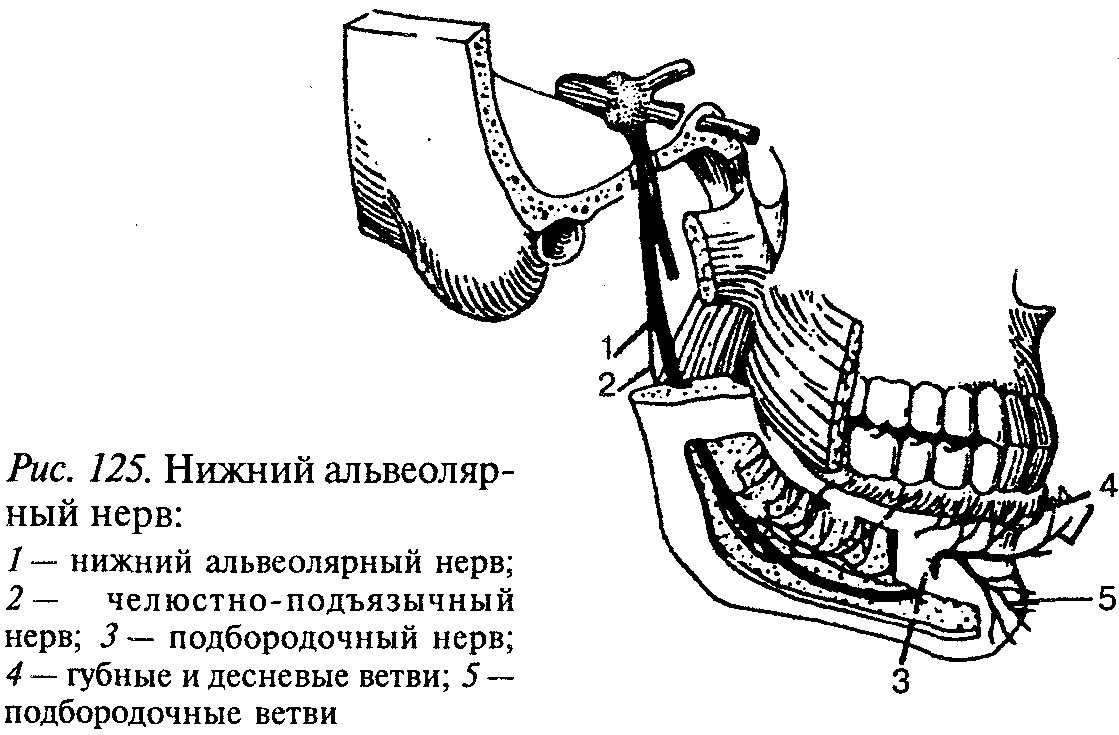
Отводящий нерв (п. abducens), VI пара (рис. 126), формируется аксонами двигательных клеток ядра этого нерва, лежит в задней части моста на дне IV желудочка. Нерв берет начало из ствола мозга, проходит в глазницу через верхнюю глазную щель и иннервирует наружную прямую мышцу глаза.
Рис. 126. Отводящий нерв:
1 — отводящий нерв; 2— зрительный нерв; 3 — мышцы глаза
Лицевой нерв (п. facialis), VII пара, — это смешанный нерв, объединяющий два нерва: собственно лицевой и промежуточный (рис. 127). Ядра лицевого нерва залегают в границах моста мозга. Выйдя из мозгового ствола в борозде между мостом и продолговатым мозгом, лицевой нерв входит во внутренний слуховой проход и, пройдя через лицевой канал, выходит через шилососцевидное отверстие.
В лицевом канале нерв делится на ряд ветвей:
1) большой каменистый нерв, который несет парасимпатические волокна к крыловидно-нёбному узлу;
он выходит из канала через отверстие на верхней поверхности пирамиды;
2) барабанную струну — смешанный нерв, отходит от лицевого нерва через ба-рабаннокаменистую щель и идет вперед и вниз до соединения с язычным нервом. Нерв содержит афферентные вкусовые волокна от передней части языка и парасимпатические слюноотделительные волокна к подъязычной и подчелюстной слюнным железам; 3) стременной нерв — двигательный нерв, иннервирует стременную мышцу барабанной полости.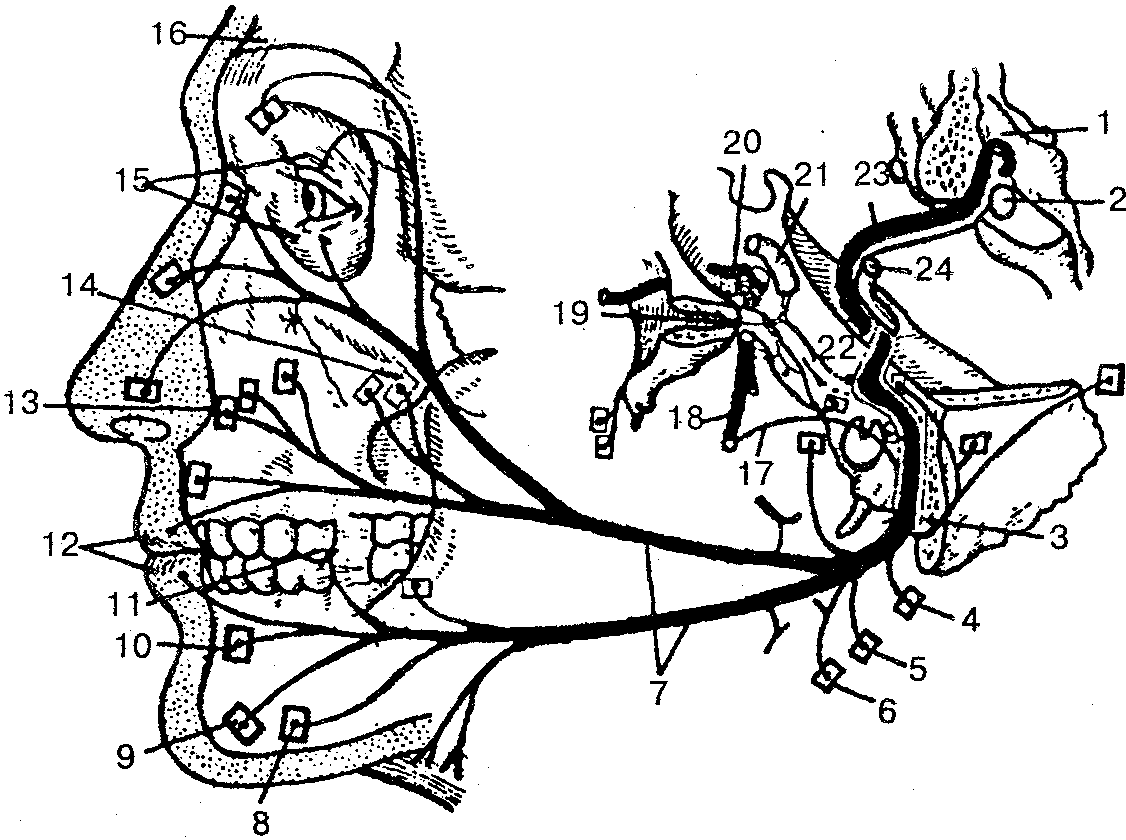
Рис. 127. Лицевой нерв (схема):
1— дно IV желудочка; 2 - ядро лицевого нерва; 3 — шилососцевидное отверстие; 4— ветвь к задней ушной мышце; 5— ветвь к заднему брюшку двубрюшной мышцы; 6—ветвь к шилоподъязычной мышце; 7—ветви лицевого нерва к мимическим мышцам и подкожной мышце шеи; 8 — ветвь к мышце, опускающей угол рта; 9 — ветвь к подбородочной мышце; 10 — ветвь к мышце, опускающей нижнюю губу; 11 — ветвь к щечной мышце; 12 — ветвь к круговой мышце рта; 13 — ветвь к мышце, поднимающей верхнюю губу; 14 — ветвь к скуловой мышце; 15 — ветви к круговой мышце глаза; 16— ветви к лобному брюшку надчерепной мышцы; 17— барабанная струна; 18— язычный нерв; 19— крылонёбный узел; 20 — тройничный узел; 21 — внутренняя сонная артерия; 22 — промежуточный нерв; 23 — лицевой нерв; 24 — преддверно-улитковый нерв
Лицевой нерв при выходе из своего канала через шилососцевидное отверстие отдает ветви надчерепной мышце, задней ушной мышце, двубрюшной и шилоподъязычной мышцам. В толще околоушной железы лицевой нерв вееровидно распадается на ветви и образует большую гусиную лапку — околоушное сплетение. Из этого сплетения выходят только двигательные волокна и образуют очередные ветви — височные, скуловые, щечные, красную ветвь нижней челюсти, шейную. Все они участвуют в иннервации мимических мышц лица и подкожной мышцы шеи.
Преддверно-улитковый нерв (п. vestibulocochlearis), VIII пара, образован чувствительными нервными волокнами, которые идут от органа слуха и равновесия (рис. 128). Выходит из мозгового ствола позади моста, латеральнее лицевого нерва и делится на преддверную и улитковую части, которые осуществляют иннервацию органа слуха и равновесия.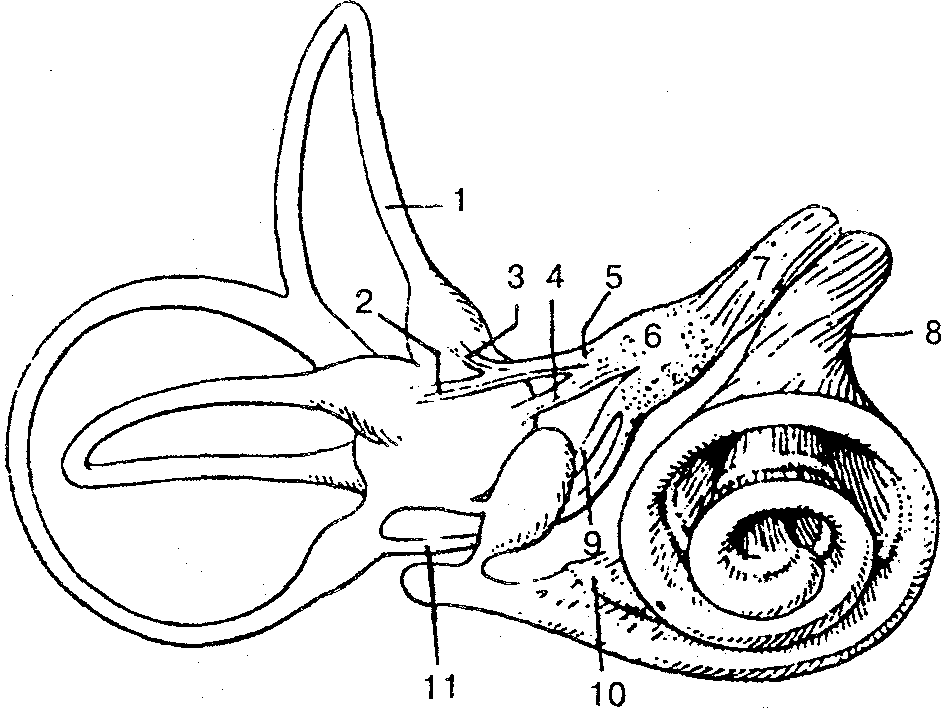
Рис. 128. Преддверно-улитковый нерв (схема):
1 — полукружные каналы; 2 — латеральный ампулярный нерв; 3 — передний ампулярный нерв; 4— эллиптически-мешотчатый нерв; 5— эллиптически-мешотчато-ампулярный нерв; 6— преддверный узел; 7— преддверный нерв; 8 — улитковый нерв; 9 — сферически-мешотчатый нерв; 10 — улитковый узел (спиральный узел улитки); 11— задний ампулярный нерв
Преддверная часть нерва лежит в преддверием узле, расположенном на дне внутреннего слухового прохода. Периферические отростки этих клеток образуют ряд нервов, которые заканчиваются рецепторами в полукружных каналах перепончатого лабирᴎнта внутреннего уха, а центральные отростки направляются к одноименным ядрам ромбовидной ямки. Преддверная часть участвует в регулировании положения головы, туловища и конечностей в пространстве, а также в системе координации движений.
Улитковая часть нерва образуется центральными отростками нейронов улиткового узла, лежащего в улитке лабирᴎнта. Периферические отростки клеток этого узла заканчиваются в спиральном органе улиткового протока, а центральные отростки достигают одноименных ядер, которые лежат в ромбовидной ямке. Улитковая часть принимает участие в формировании органа слуха.
Языко глоточный нерв (п. glossopharyn-geus), IX пара, — смешанный нерв, который выходит из продолговатого мозга 4—5 корешками и направляется к яремному отверстию (рис. 129). Выходя из полости черепа, нерв образует два узла: верхний и нижний. Эти узлы содержат тела чувствительных нейронов. За яремным отверстием нерв спускается вниз, идет к корню языка и делится на конечные язычные ветви, которые заканчиваются в слизистой оболочке спинки языка. От языкоглоточного нерва отходят боковые ветви, которые обеспечивают чувствительную иннервацию слизистой оболочки барабанной полости и слуховой трубы (барабанный нерв), а также дужки нёба и миндалины (мин-даликовые ветви), околоушную железу (малый каменистый нерв), сонный синус и сонный клубочек (синусная ветвь), двигательную иннервацию шилоглоточной мышцы (ветвь шилоглоточной мышцы). Кроме того, ветви языкоглоточного нерва соединяются с ветвями блуждающего нерва и симпатического ствола, образуя глоточное сплетение.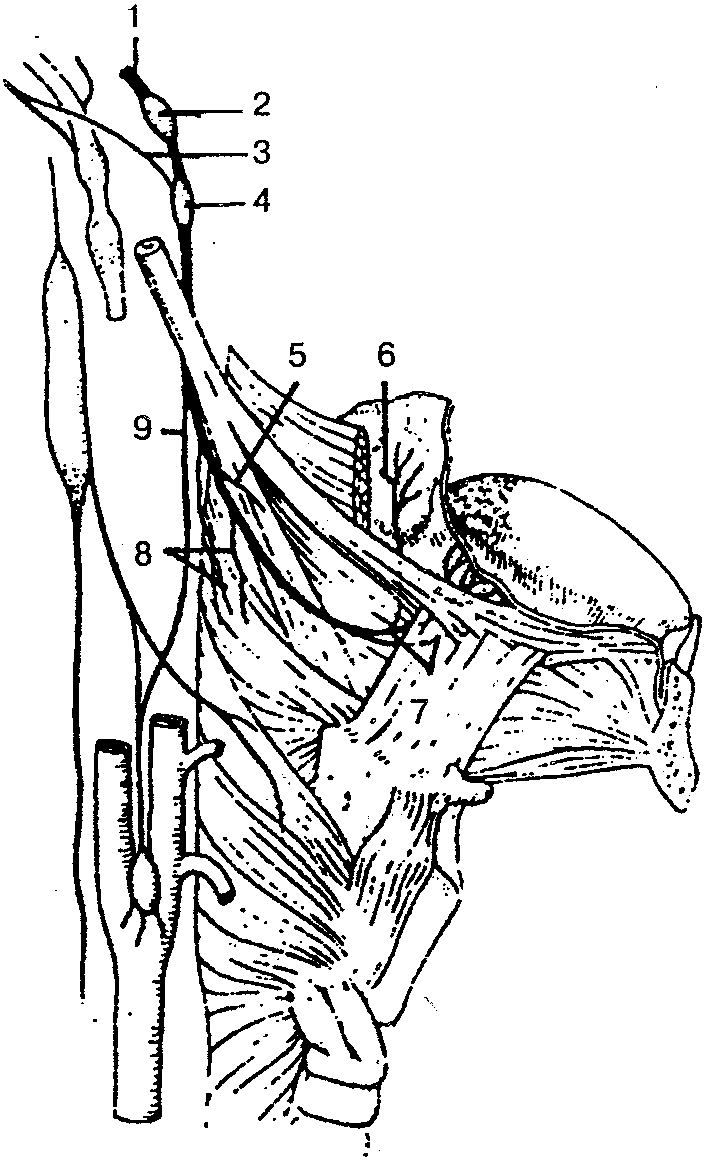
Рис. 129. Языкоглоточный нерв:
1 — языкоглоточный нерв; 2 — верхний узел; 3 — соединительная ветвь; 4 — нижний узел; 5 — ветвь шилоглоточной мышцы; 6— миндаликовые ветви; 7—язычные ветви; 8— глоточные ветви; 9— синусная ветвь
Блуждающий нерв (п. vagus), X пара, — смешанный нерв (рис. 130), включает чувствительные, двигательные и вегетативные волокна. Это самый длинный из черепных нервов. Его волокна достигают органов шеи, грудной клетки и брюшной полости. По волокнам блуждающего нерва идут импульсы, которые замедляют ритм сердца, расширяют сосуды, суживают бронхи, усиливают перистальтику кишечника, расслабляют сфинктеры кишечника, усиливают секрецию желудочных и кишечных желез. Блуждающий нерв выходит из продолговатого мозга в задней борозде несколькими корешками, которые, соединившись, образуют единый ствол и направляются к яремному отверстию. Снизу от яремного отверстия нерв имеет два утолщения: верхний и нижний узлы, образованные телами чувствительных нейронов, периферические отростки которых идут от внутренних органов, твердой оболочки головного мозга, кожи наружного слухового прохода, а центральные — к ядру одиночного пучка продолговатого мозга.
Блуждающий нерв делится на четыре отдела: головной, шейный, грудной и брюшной.
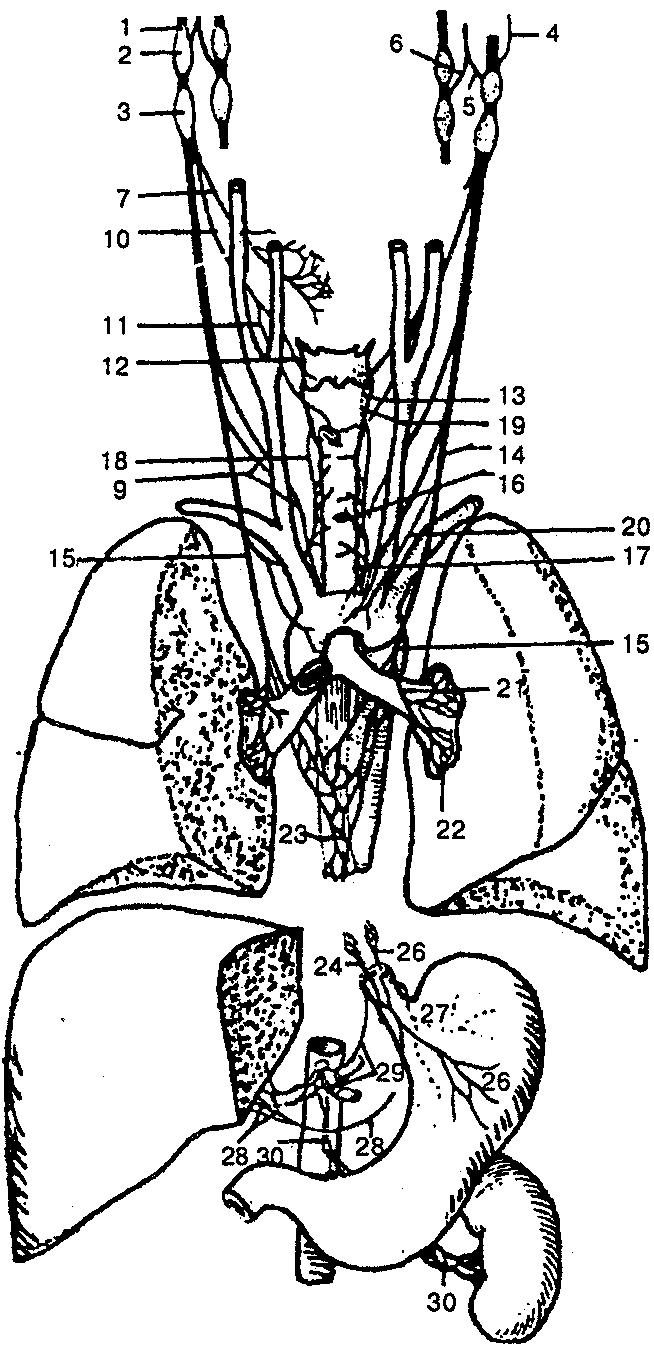
Рис. 130. Блуждающий нерв:
1 — блуждающий нерв; 2 — верхний узел; 3 — нижний узел; 4— менингеальная ветвь; J— ушная ветвь; 6 — соединительная ветвь; 7 — глоточные ветви; S — глоточное сплетение; 9 — верхние шейные сердечные ветви; 10 — верхний гортанный нерв; 11 — наружная ветвь; 12 — внутренняя ветвь; 13 — соединительная ветвь с возвратным гортанным нервом; 14 — нижние шейные сердечные ветви; 15— возвратный гортанный нерв; 16— трахеальные ветви; 17— пищеводные ветви; 18— нижний гортанный нерв; 79— соединительная ветвь с внутренней гортанной ветвью; 20— грудные сердечные ветви; 21 — бронхиальные ветви; 22 —легочное сплетение; 23 — пищеводное сплетение; 24 — передний блуждающий ствол; 25— задний блуждающий ствол; 26— передние желудочные ветви; 27 — задние желудочные ветви; 28 — печеночные ветви; 2° — чревные ветви; 30— почечные ветви
Головной отдел находится между началом нерва и верхним узлом, отдает свои ветви твердой оболочке головного мозга, стенкам поперечного и затылочного синусов, коже наружного слухового прохода и наружной поверхности ушной раковины.
Шейный отдел включает часть, расположенную между нижним узлом и ᴍеϲтом выхода возвратного нерва. Ветвями шейного отдела являются: 1) глоточные ветви, иннерви-руют слизистую оболочку глотки, мышцы-констрикторы, мышцы мягкого нёба; 2) верхние шейные сердечные ветви, вᴍеϲте с ветвями симпатического ствола входят в сердечные сплетения; 3) верхний гортанный нерв, иннервирует слизистую оболочку гортани и корня языка, а также перстнещито-видную мышцу гортани; 4) возвратный гортанный нерв, отдает ветви трахее, пищеводу, сердцу, иннервирует слизистую оболочку и мышцы гортани, кроме перстнещитовидной.
Грудной отдел располагается от уровня отхождения возвратного гортанного нерва до уровня пищеводного отверстия диафрагмы и отдает ряд ветвей к сердцу, легким, пищеводу, участвует в образовании сердечного, легочного и пищеводного сплетений.
Брюшной отдел состоит из переднего и заднего блуждающих стволов. Они отдают ветви желудку, печени, поджелудочной железе, селезенке, почкам, кишечнику.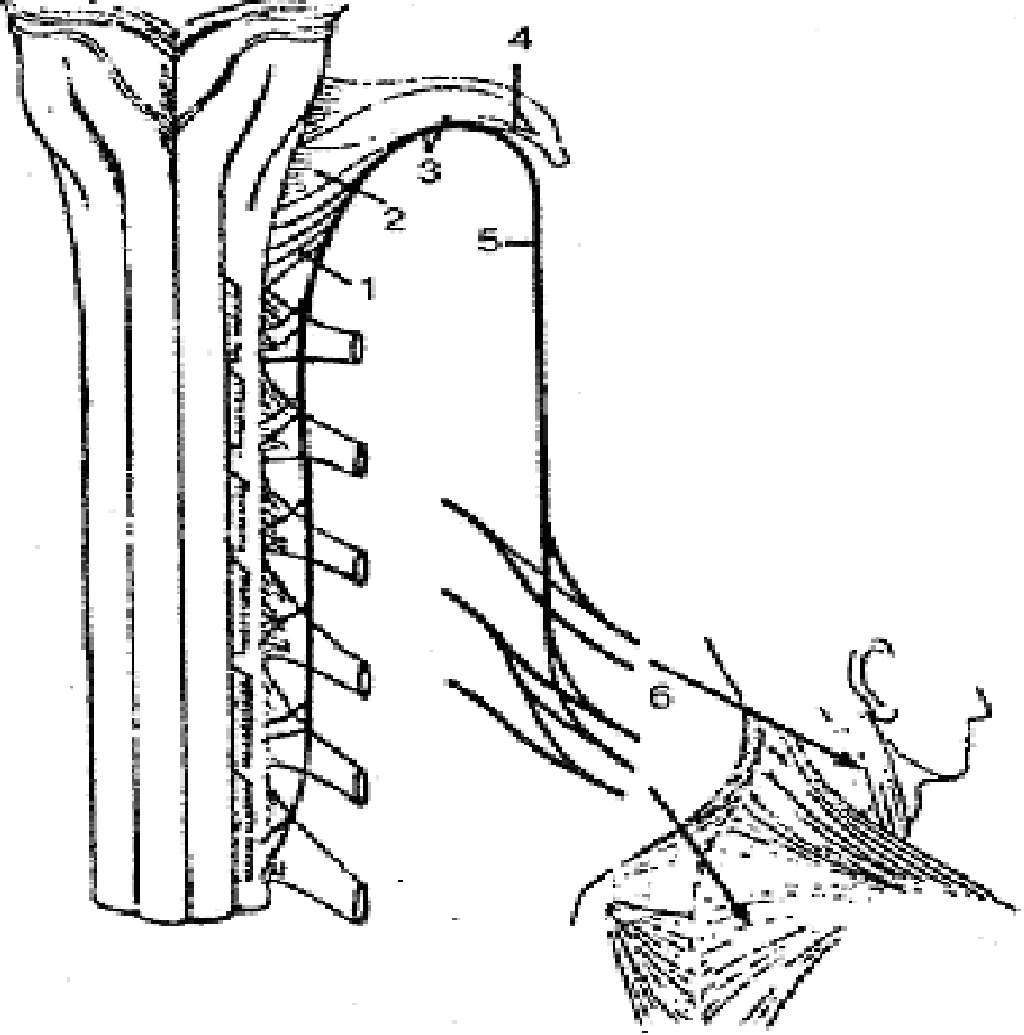 Добавочный нерв (п. accessorius), XI пара, — двигательный нерв (рис. 131). Состоит из нескольких черепных и спинномозговых корешков, иннервирует грудино-ключично-сосцевидную и трапециевидную мышцы. Имеет два ядра. Одно из них находится в продолговатом мозге, другое — в клетках передних рогов шейной части спинного мозга.
Добавочный нерв (п. accessorius), XI пара, — двигательный нерв (рис. 131). Состоит из нескольких черепных и спинномозговых корешков, иннервирует грудино-ключично-сосцевидную и трапециевидную мышцы. Имеет два ядра. Одно из них находится в продолговатом мозге, другое — в клетках передних рогов шейной части спинного мозга.
Рис. 131. Добавочный нерв (схема):
1 — спинномозговые корешки; 1 — черепные корешки (блуждающая часть); .У—ствол добавочного нерва; 4— внутренняя ветвь; 5 — наружная ветвь; 6— мышечные ветви
Подъязычный нерв (п. hypoglossus), XII пара (рис. 132), —двигательный, образуется отростками нервных клеток одноименного ядра, которое находится в продолговатом мозге. Нерв выходит из черепа через канал подъязычного нерва затылочной кости, иннервирует мышцы языка и частично некоторые мышцы шеи.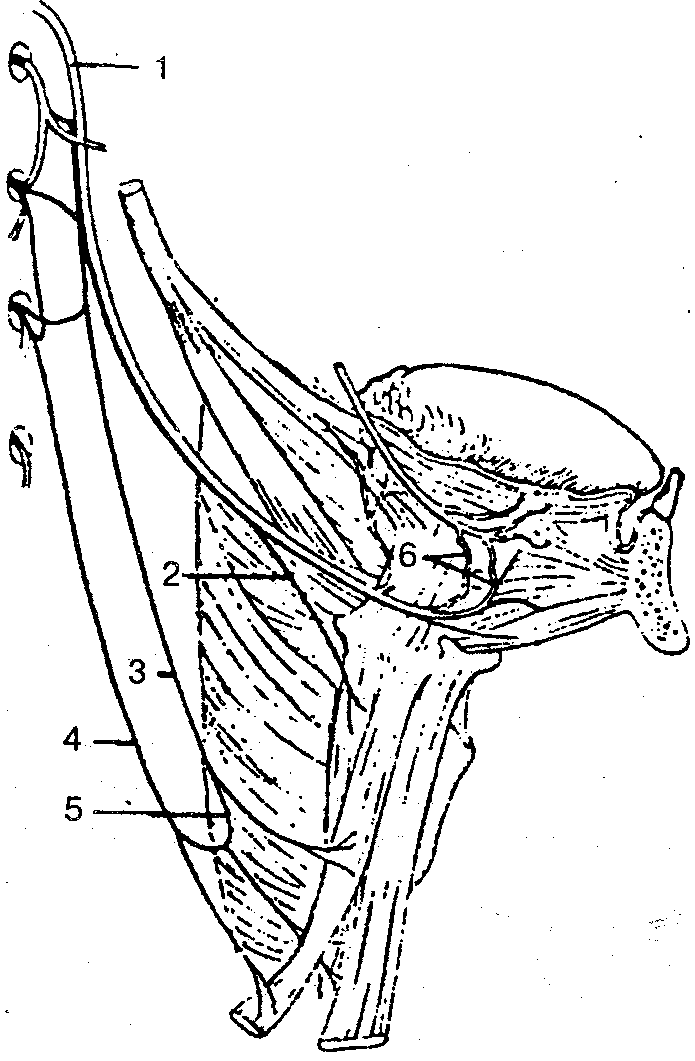
Рис. 132. Подъязычный нерв и шейная (подъязычная) петля:
1 — подъязычный нерв; 2 — щитоподъ-язычная ветвь; 3 — передний корешок; 4— задний корешок; 5— шейная (подъязычная) петля; 6 — язычные ветви
Спинномозговые нервы
Спинномозговые нервы (nn. spinales) представляют собой парные, метамерно расположенные нервные стволы, которые созданы слиянием двух корешков спинного мозга — заднего (чувствительного) и переднего (двигательного) (рис. 133). На уровне межпозвоночного отверстия они соединяются и выходят, делясь на три или четыре ветви: переднюю, заднюю, менингеальную белую соединительные ветви; последние соединяются с узлами симпатического ствола. У человека находится 31 пара спинномозговых нервов, которые соответствуют 31 паре сегментов спинного мозга (8 шейных, 12 грудных, 5 поясничных, 5 крестцовых и 1 пара копчиковых нервов). Каждая пара спинномозговых нервов иннервирует определенный участок мышц (миотом), кожи (дерматом) и костей (склеротом). На основании этого выделяют сегментарную иннервацию мышц, кожи и костей.
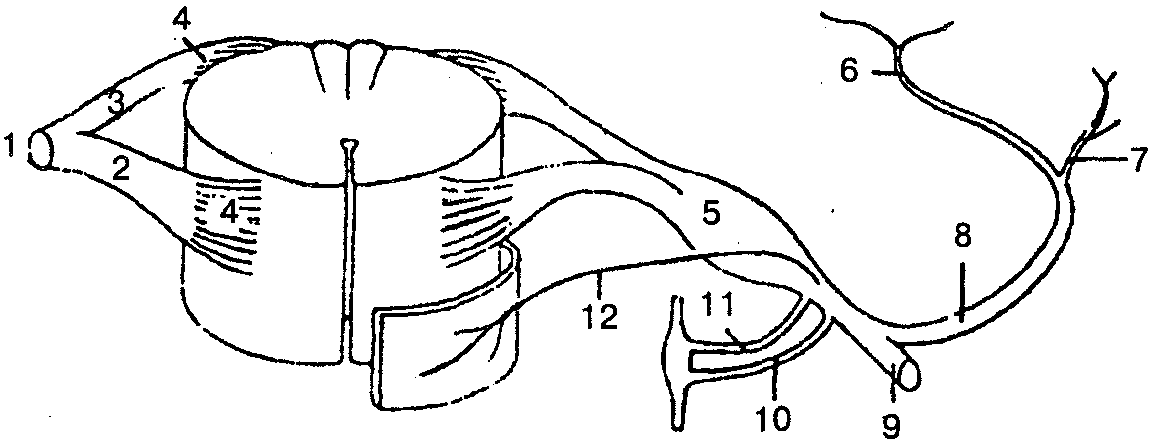
Рис. 133. Схема образования спинномозгового нерва:
1 — ствол спинномозгового нерва; 2 — передний (двигательный) корешок; 3— задний (чувствительный) корешок; 4— корешковые нити; 5— спинномозговой (чувствительный) узел; 6— медиальная часть задней ветви; 7— латеральная часть задней ветви; 8 — задняя ветвь; 9 — передняя ветвь; 10 — белая ветвь; 11 — серая ветвь; 12 — менингеальная ветвь
Задние ветви спинномозговых нервов иннервируют глубокие мышцы спины, затылка, а также кожу задней поверхности головы и туловища. Выделяют задние ветви шейных, грудных, поясничных, крестцовых и копчикового нервов.
Задняя ветвь I шейного спинномозгового нерва (C1) называется подзатылочным нервом. Он иннервирует большую и малую задние прямые мышцы головы, верхнюю и нижнюю косые мышцы головы и полуостистую мышцу головы.
Задняя ветвь II шейного спинномозгового нерва (СII) называется большим затылочным нервом, делится на короткие мышечные ветви и длинную кожную ветвь, иннервирует мышцы головы и кожи затылочной области.
Передние ветви спинномозговых нервов значительно толще и длиннее задних. Они иннервируют кожу, мышцы шеи, груди, живота, верхней и нижней конечностей. В отличие от задних ветвей метамерное (сегментарное) строение сохраняют передние ветви только грудных спинномозговых нервов. Передние ветви шейных, поясничных, крестцовых и копчикового спинномозговых нервов образуют сплетения (plexus). Выделяют шейное, плечевое, поясничное, крестцовое и копчиковое нервные сплетения.
Шейное сплетение образовано передними ветвями четырех верхних шейных (СI — CIV) спинномозговых нервов, соединены тремя дугообразными петлями и лежит на глубоких мышцах шеи. Шейное сплетение соединяется с добавочным и подъязычным нервами. Шейное сплетение имеет двигательные (мышечные), кожные и смешанные нервы и ветви. Мышечные нервы иннервируют трапециевидную, грудино-мышечно-сосцевидную мышцы, отдают ветви к глубоким мышцам шеи, а от шейной петли получают иннервацию подподъязычные мышцы. Кожные (чувствительные) нервы шейного сплетения дают начало большому ушному нерву, малому затылочному нерву, поперечному нерву шеи и надключичным нервам. Большой ушной нерв иннервирует кожу ушной раковины и наружного слухового прохода; малый затылочный нерв — кожу бокового отдела затылочной области; поперечный нерв шеи дает иннервацию коже передней и боковой области шеи; надключичные нервы иннервируют кожу над ключицей и ниже ее.
Самым крупным нервом шейного сплетения является диафрагмалъный нерв. Он смешанный, формируется от передних ветвей III—V шейных спинномозговых нервов, проходит в грудную клетку и заканчивается в толще диафрагмы.
Двигательные волокна диафрагмального нерва иннервируют диафрагму, а чувствительные — перикард и плевру.
Плечевое сплетение (рис. 134) образуется передними ветвями четырех нижних шейных (СV — СVIII) нервов, частью передней ветви I шейного (СIV) и грудного (ThI) спинномозговых нервов.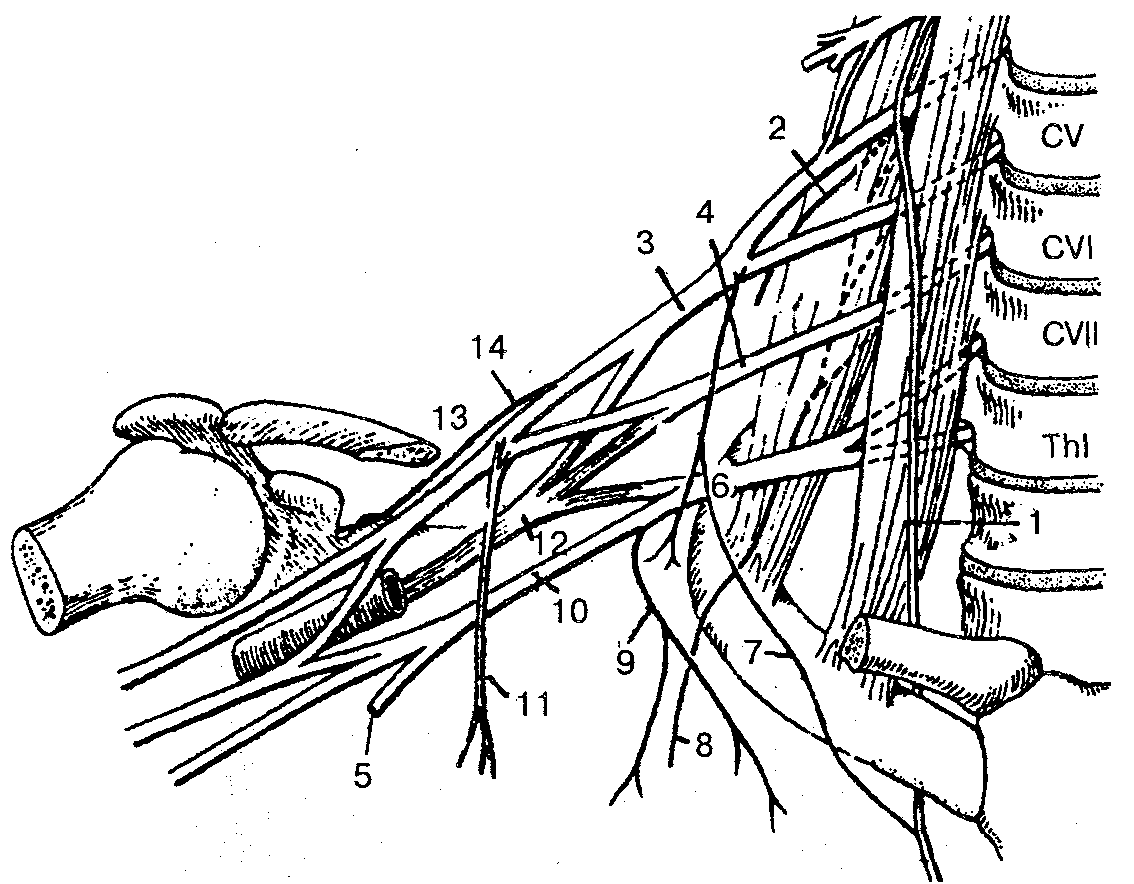
Рис. 134. Плечевое сплетение (схема):
1 — диафрагмальный нерв; 2 — дорсальный нерв лопатки; 3 — верхний ствол плечевого сплетения; 4 — средний ствол плечевого сплетения; 5 — подключичный ствол; 6 — нижний ствол, плечевого сплетения; 7 — добавочные диафрагмальные нервы; 8 — длинный грудной нерв; 9 — медиальный грудной нерв; 10 — латеральный грудной нерв; 11 — медиальный пучок; 12 — задний пучок; 13 — латеральный пучок; 14 — надлопаточный нерв
В межлестничном промежутке передние ветви образуют три ствола — верхний, средний и нижний. Эти стволы делятся на ряд ветвей и направляются в подмышечную ямку, где формируют три пучка (латеральный, медиальный и задний) и окружают подмышечную артерию с трех сторон. Стволы плечевого сплетения вᴍеϲте с их ветвями, лежащими выше ключицы, называются надключичной частью, а с ветвями, лежащими ниже ключицы, — подключичной частью. Ветви, которые отходят от плечевого сплетения, делятся на короткие и длинные. Короткие ветви иннервируют ᴦлавным образом кости и мягкие ткани плечевого пояса, длинные — свободную верхнюю конечность.
В составе коротких ветвей плечевого сплетения находятся дорсальный нерв лопатки — иннервирует мышцу, поднимающую лопатку, большую и малую ромбовидные мышцы; длинный грудной нерв — переднюю зубчатую мышцу; подключичный — одноименную мышцу; надлопаточный — над- и полостную мышцы, капсулу плечевого суϲтава; подлопаточный— одноименную и большую круглую мышцы; грудо-спинной — широчайшую мышцу спины; латеральные и медиальные грудные нервы— одноименные мышцы; подмышечный нерв — дельтовидную и малую круглую мышцы, капсулу плечевого сустава, а также кожу верхних отделов боковой поверхности плеча.
Длинные ветви плечевого сплетения берут начало от латерального, медиального и заднего пучков подключичной части плечевого сплетения (рис. 135, А, Б).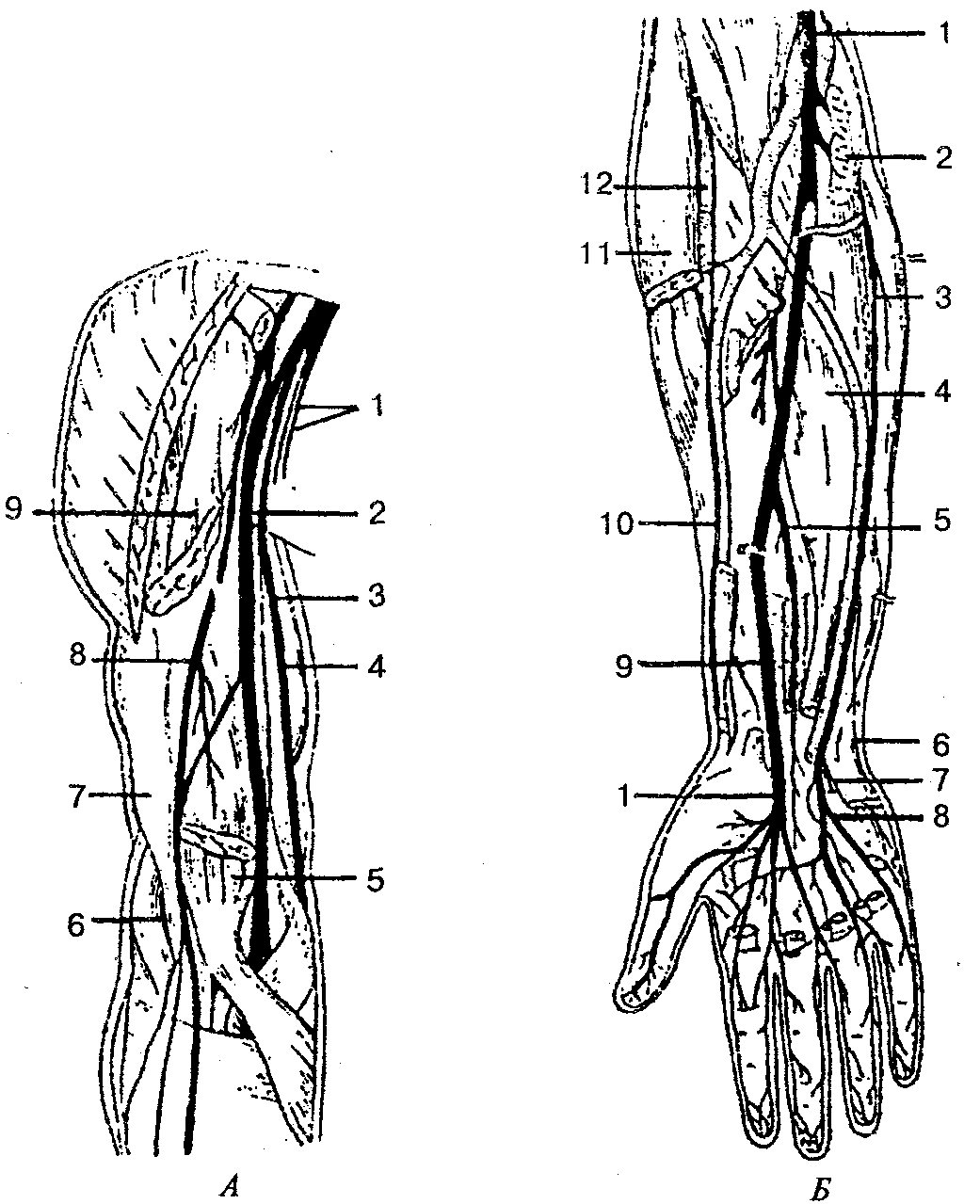
Рис. 135. Нервы плеча, предплечья и кисти:
А — нервы плеча: 1 — медиальный кожный нерв плеча и медиальный кожный нерв предплечья; 2 — срединный нерв; 3 — плечевая артерия; 4 — локтевой нерв; 5 — двуᴦлавая мышца плеча (дистальный конец); 6— лучевой нерв; 7— плечевая мышца; 8— мышечно-кожный нерв; 9— двуᴦлавая мышца плеча (проксимальный конец); Б — нервы предплечья и кисти: 1 — срединный нерв; 2 — круглый пронатор (пересечен); 3 — локтевой нерв; 4 — глубокий сгибатель пальцев; 5— передний межкостный нерв; 6— тыльная ветвь локтевого нерва; 7— глубокая ветвь локтевого нерва; 8 — поверхностная ветвь локтевого нерва; 9 — квадратный пронатор (пересечен); 10 — поверхностная ветвь лучевого нерва; //— плечелучевая мышца (пересечена); 12 — лучевой нерв
Мышечно-кожный нерв берет начало от латерального пучка, отдает свои ветви плечеклювовидной, двуᴦлавой и плечевой мышцам. Отдав ветви локтевому суставу, нерв спускается как латеральный кожный. Он иннервирует часть кожи предплечья.
Срединный нерв образуется путем слияния двух корешкоз из латерального и медиального пучков на передней поверхности подмышечной артерии. Первые ветви нерв отдает локтевому суϲтаву, затем, опускаясь ниже, — передним мышцам предплечья. На ладони подладонным апоневрозом срединный нерв делится на конечные ветви, которые иннервируют мышцы большого пальца, кроме мышцы, приводящей большой палец кисти. Срединный нерв иннервирует также суϲтавы запястья, первые четыре пальца и часть червеобразных мышц, кожу тыльной и ладонной поверхности.
Локтевой нерв начинается от медиального пучка плечевого сплетения, идет вᴍеϲте с плечевой артерией по внутренней поверхности плеча, где ветвей не дает, затем огибает медиальный надмыщелок плечевой кости и переходит на предплечье, где в одноименной борозде идет вᴍеϲте с локтевой артерией. На предплечье он иннервирует локтевой сгибатель кисти и часть глубокого сгибателя пальцев. В нижней трети предплечья локтевой нерв делится на тыльную и ладонную ветви, которые затем переходят на кисть. На кисти ветви локтевого нерва иннервируют мышцу, приводящую большой палец, все межкостные мышцы, две червеобразные мышцы, мышцы мизинца, кожу ладонной поверхности на уровне V пальца и локтевого края IV пальца, кожу тыльной поверхности на уровне V, IV и локтевой стороны III пальцев.
Медиальный кожный нерв плеча выходит из медиального пучка, отдает ветви коже плеча, сопровождает плечевую артерию, соединяется в подмышечной ямке с латеральной ветвью II, а иной раз и III межреберных нервов.
Медиальный кожный нерв предплечья также является ветвью медиального пучка, иннервирует кожу предплечья.
Лучевой нерв берет начало от заднего пучка плечевого сплетения, является самым толстым нервом. На плече в плечемышечном канале проходит между плечевой костью и головками трехᴦлавой мышцы, отдает мышечные ветви к этой мышце и кожные — к задней поверхности плеча и предплечья. В латеральной борозде локтевой ямки делится на глубокую и поверхностную ветви. Глубокая ветвь иннервирует все мышцы задней поверхности предплечья (разгибатели), а поверхностная идет в борозде вᴍеϲте с лучевой артерией, переходит на тыл кисти, где иннервирует кожу 2 1/2 пальца, начиная от большого.
Передние ветви грудных спинномозговых нервов (ThI— ThXII), 12 пар, идут в межреберных промежутках и называются межреберными нервами. Исключение составляет передняя ветвь XII грудного нерва, которая проходит под XII ребром и называется подреберным нервом. Межреберные нервы идут в межреберных промежутках между внутренней и наружной межреберными мышцами и не образуют сплетений. Шесть верхних межреберных нервов с двух сторон доходят до грудины, а пять нижних реберных нервов и подреберный нерв продолжаются на переднюю стенку живота.
Передние ветви иннервируют собственные мышцы груди, участвуют в иннервации мышц передней стенки брюшной полости и отдают передние и боковые кожные ветви, иннервируя кожу груди и живота.
Пояснично-крестцовое сплетение (рис. 136) образуется передними ветвями поясничных и крестцовых спинномозговых нервов, которые, соединяясь между собой, формируют поясничное и крестцовое сплетения. Связующим звеном между этими сплетениями служит пояснично-крестцовый ствол.
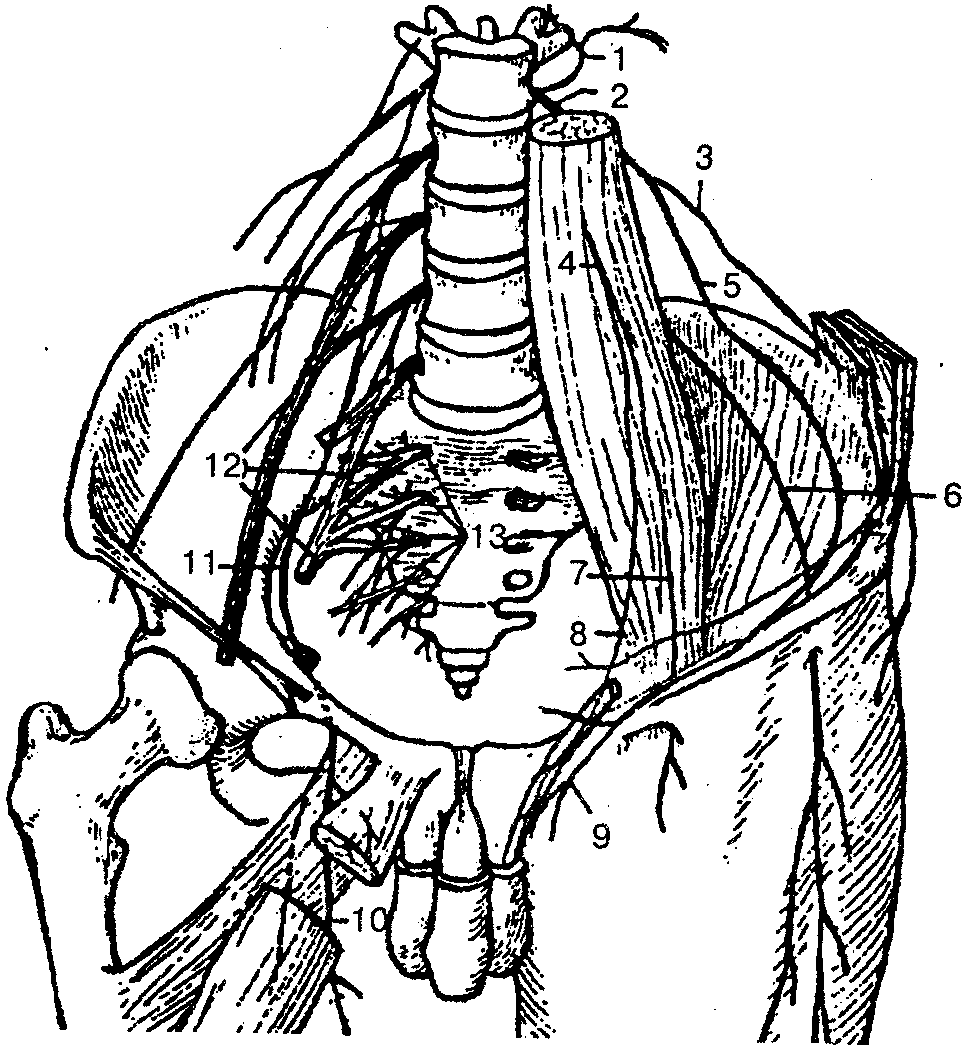
Рис. 136. Пояснично-крестцовое сплетение:
1-задние ветви поясничных нервов; 2- передние ветви поясничных нервов; 3- подвздошно-подчревный нерв; 4- бедренно-половой нерв; 5-подвздошно-паховый нерв; 6 - латеральный кожный нерв бедра; 7- бедренная ветвь; 8- половая ветвь; 9 - передние мошоночные нервы; 10 -передняя ветвь запирательного нерва; 11 - запирательный нерв; 12 — пояснично-крестцовое сплетение; 13 - передние ветви крестцового сплетения
Поясничное сплетение формируется передними ветвями трех верхних поясничных и частично передними ветвями XII грудного и IV поясничного спинномозговых нервов. Оно лежит кпереди от поперечных отростков поясничных позвонков в толще большой поясничной мышцы и на передней поверхности квадратной мышцы поясницы. От всех передних ветвей поясничных нервов отходят короткие мышечные ветви, иннервирующие большую и малую поясничные мышцы, квадратную мышцу поясницы и межпоясничные латеральные мышцы поясницы.
Наиболее крупными ветвями поясничного сплетения являются бедренный и запирательный нервы.
Бедренный нерв формируется тремя корешками, которые сначала идут вглубь большой поясничной мышцы и соединяются на уровне V поясничного позвонка, образуя ствол бедренного нерва. Направляясь вниз, бедренный нерв располагается в борозде между большой поясничной и подвздошной мышцами. На бедро нерв выходит через мышечную лакуну, где отдает ветви передним мышцам бедра и коже переднемедиальной поверхности бедра. Наиболее длинная ветвь бедренного нерва — подкожный нерв бедра. Последний вᴍеϲте с бедренной артерией входит в приводящий канал, затем вᴍеϲте с нисходящей коленной артерией следует по медиальной поверхности голени до стопы. На своем пути иннервирует кожу коленного сустава, надколенника, частично кожу голени и стопы.
Запирательный нерв — вторая по величине ветвь поясничного сплетения. Из поясничной области нерв опускается вдоль медиального края большой поясничной мышцы в малый таз, где вᴍеϲте с одноименными артерией и веной идет через запирательный канал на бедро, отдает мышечные ветви приводящим мышцам бедра и делится на две конечные ветви: переднюю (иннервирует кожу медиальной поверхности бедра) и заднюю (иннервирует наружную за-пирательную, большую приводящую мышцы, тазобедренный суϲтав).
Кроме того, от поясничного сплетения отходят более крупные ветви: 1) подвздошно-подчревный нерв — иннервирует мышцы и кожу передней стенки живота, часть ягодиной области и бедра; 2) подвздошно-паховый нерв — иннервирует кожу лобка, паховой области, корень полового члена, мошонку (кожу больших половых губ); 3) бедренно-по-ловой нерв — делится на две ветви: половую и бедренную. Первая ветвь иннервирует часть кожи бедра, у мужчин — мышцу, поднимающую яичко, кожу мошонки, и мясистую оболочку; у женщин — круглую маточную связку и кожу больших половых губ. Бедренная ветвь через сосудистую лакуну проходит на бедро, где иннервирует кожу паховой связки и области бедренного канала; 4) латеральный кожный нерв бедра — выходит из полости таза на бедро, иннервирует кожу латеральной поверхности бедра до коленного суϲтава.
Крестцовое сплетение образуется передними ветвями верхних четырех крестцовых, V поясничного и частично IV поясничного спинномозговых нервов. Передние ветви последних образуют пояснично-крестцовый ствол. Он опускается в полость малого таза, соединяется с передними ветвями I - IV крестцовых спинномозговых нервов. Ветви крестцового сплетения делятся на короткие и длинные.
К коротким ветвям крестцового сплетения относятся верхний и нижний ягодичные нервы (рис. 137), половой нерв, внутренний запирательный и грушевидный, а также нерв квадратной мышцы бедра. Последние три нерва являются двигательными и иннервируют одноименные мышцы через подгрушевидное отверстие.
Рис. 137. Нервы ягодичной области и задней поверхности бедра:
1 — верхний ягодичный нерв; 2— седалищный нерв; 3,4— мышечные ветви седалищного нерва; 5 — большебердовый нерв; 6 — общий малоберцовый нерв; 7— латеральный кожный нерв икры; 8- задний кожный нерв бедра; 9 — нижний ягодичный нерв; 10— медиальный тыльный кожный нерв
Верхний ягодичный нерв из полости таза через надгрушевидное отверстие вᴍеϲте с верхней ягодичной артерией и веной проходит между малой и средней ягодичными мышцами. Иннервирует ягодичные мышцы, а также мышцу, напрягающую широкую фасцию бедра.
Нижний ягодичный нерв выходит из полости таза через грушевидное отверстие и иннервирует большую ягодичную мышцу.
Длинные ветви крестцового сплетения представлены задним кожным нервом бедра, который иннервирует кожу ягодичной области и частично кожу промежности, и седалищным нервом (рис. 138).
Рис 138. Нервы голени (задняя поверхность):
1 — седалищный нерв; 2 — общий малоберцовый нерв; 3— болыпеберцовый нерв; 4, 7,8— мышечные ветви болыиеберцового нерва; 5 — латеральный кожный нерв икры; 6 — мышечные ветви малоберцового нерва
Седалищный нерв — самый крупный нерв тела человека. Он выходит из полости таза через подгрушевидное отверстие, идет вниз и на уровне нижней трети бедра делится на большеберцовый и общий малоберцовый нервы. Они иннервируют заднюю группу мышц на бедре.
Большеберцо
Периферическая нервная система является той частью нервной системы, которая находится за пределами головного и спинного мозга. Через периферическую нервную систему головной и спинной мозг осуществляет регуляцию функций всех систем, аппаратов, органов и тканей.
К периферической нервной системе (pars peripherica) относятся черепные и спинномозговые нервы, чувствительные узлы черепных и спинномозговых нервов, узлы и нервы вегетативной (автономной) нервной системы. Сюда же относятся чувствительные аппараты (нервные окончания - рецепторы), заложенные в тканях и органах, воспринимающие внешние и внутренние раздражения (воздействия), а также нервные окончания - эффекторы, передающие импульсы мышцам, железам и другим органам (тканям), отвечающим приспособительными реакциями организма.
Нервы образованы отростками нервных клеток, тела которых лежат в пределах головного и спинного мозга, а также в нервных узлах периферической нервной системы. Снаружи нервы и их ветви покрыты рыхлой волокнистой соединительнотканной оболочкой - эпиневрием (epineurium). В эпиневрии встречаются жировые клетки, проходят кровеносные, лимфатические сосуды и тонкие пучки нервных волокон. В свою очередь нерв состоит из пучков нервных волокон, окруженных тонкой оболочкой - периневрием (perineurium). Между нервными волокнами имеются тонкие прослойки соединительной ткани - эндоневрий (endoneurium).
Нервы бывают различной длины и толщины. Более длинные нервы расположены в тканях конечностей, особенно нижних. Самым длинным черепным нервом является блуждающий. Нервы большого диаметра называют нервными стволами (trunci), ответвления нервов - ветвями (rami). Толщина нерва и размеры иннервируемой области зависят от количества нервных волокон в нервах. Например, на середине плеча локтевой нерв содержит 13 000-18 000 нервных волокон, срединный - 19 000-32 000, мышечно-кожный - 3000-12 000 нервных волокон. В крупных нервах волокна по ходу нерва могут переходить из одного пучка в другой, поэтому толщина пучков, количество нервных волокон в них неодинаковы на всем протяжении.
Нервные волокна, образующие нерв, не всегда идут в нем прямолинейно. Нередко они имеют зигзагообразный ход, что предохраняет их от перерастяжения при движениях туловища и конечностей. Волокна нервов могут быть миелиновыми, толщиной от 1 до 22 мкм и безмиелиновыми, толщиной 1-4 мкм. Среди миелиновых волокон выделяют толстые (3-22 мкм), средние и тонкие (1-3 мкм). Содержание миелиновых и безмиелиновых волокон в нервах различно. Так, в локтевом нерве количество средних и тонких миелиновых волокон составляет от 9 до 37 %, в лучевом - от 10 до 27 %; в кожных нервах - от 60 до 80 %, в мышечных - от 18 до 40 %.
Нервы кровоснабжаются многочисленными сосудами, широко анастомозирующими друг с другом. Артериальные ветви к нерву идут от сосудов, сопровождающих нервы. В эндоневрии присутствуют кровеносные капилляры, имеющие по отношению к нервным волокнам преимущественно продольное направление. Иннервация оболочек нервов осуществляется ветвями, отходящими от данного нерва.
Нервные волокна, образующие нервы периферической нервной системы, можно разделить на центростремительные и центробежные. Центростремительные волокна (чувствительные, афферентные) передают нервный импульс от рецепторов в спинной и головной мозг. Чувствительные волокна имеются во всех нервах периферической нервной системы.
Центробежные волокна (эфферентные, эффекторные, выносящие) проводят импульсы от мозга к иннервируемым органам, тканям. Среди этой группы волокон различают так называемые двигательные и секреторные волокна. Двигательные волокна иннервируют скелетные мышцы, секреторные волокна - железы. Выделяют также трофические волокна, обеспечивающие обменные процессы в тканях. Двигательные нервы образованы аксонами нейронов, тела которых образуют ядра передних рогов спинного мозга и двигательные ядра черепных нервов. Отростки клеток, расположенных в этих ядрах, направляются к скелетным мышцам. Чувствительные нервы представлены отростками нервных клеток, тела которых залегают в чувствительных узлах черепных нервов и в спинномозговых (чувствительных) узлах. Смешанный нерв содержит чувствительные и двигательные нервные волокна.
В составе периферических нервов выделяют черепные и спинномозговые нервы. Черепные нервы (nervi craniales) выходят из головного мозга, а спинномозговые нервы (nervi spinales) - из спинного мозга.
Вегетативные (автономные) волокна, выходящие из спинного и головного мозга в составе корешков спинномозговых и черепных нервов, а затем и их ветвей, образованы отростками нейронов боковых рогов спинного мозга и вегетативных ядер черепных нервов. Аксоны нейронов этих клеток направляются на периферию к узлам вегетативных нервных сплетений, на клетках которых эти волокна заканчиваются. К органам направляются отростки клеток, расположенных в периферических вегетативных узлах. Путь вегетативной иннервации от мозга до рабочего органа состоит из двух нейронов. Первый нейрон, отростки которого простираются от вегетативного ядра в мозге до вегетативного узла на периферии, получил название предузлового (преганглионарного) нейрона. Нейрон, тело которого располагается в периферических вегетативных (автономных) узлах, а отросток направляется к рабочему органу, называется послеузловым (постганглионарным) нейроном. Вегетативные нервные волокна входят в состав большинства черепных и всех спинномозговых нервов и их ветвей.
Существуют закономерности топографии и особенности ветвления нервов. На своем пути к органам и тканям нервы имеют много общего с кровеносными сосудами. В стенках туловища нервы, как и кровеносные сосуды, идут сегментарно (межреберные нервы и артерии). Крупные нервы располагаются преимущественно на сгибательных поверхностях суставов.
Нервы объединяются с артериями и венами в сосудисто-нервные пучки, которые имеют общую для сосудов и нервов соединительнотканную оболочку - фиброзное влагалище. Этим обеспечивается большая защищенность нервов.
Различают кожные (поверхностные), суставные и мышечные (глубокие) нервы и их ветви. Порядок отхождения от нерва мышечных ветвей обычно соответствует порядку вхождения в мышцу артерий.
Местом вхождения нервов в мышцу чаще является средняя треть мышечного брюшка. В мышцу нервы входят с ее внутренней стороны.
Варианты периферической иннервации связаны с распределением нервов и их ветвей, относящихся к разным сегментам спинного мозга. Значительную роль играют соединения соседних нервов друг с другом, при этом образуются нервные сплетения. Соединения периферических нервов могут быть нескольких разновидностей. Возможен простой переход волокон из одного нерва в другой. Встречаются взаимные соединения, при которых нервы обмениваются волокнами. Иногда отделяемые волокна одного нерва вступают в состав другого нерва, идут в нем на некотором протяжении, а затем возвращаются обратно в тот нерв, из которого вышли. В местах соединений нерв может принимать волокна иного функционального назначения. В ряде случаев группа нервных волокон выходит из ствола нерва, проходит по отдельности в околососудистой клетчатке и возвращается в свой нервный ствол. Соединения имеются между и спинномозговыми, и черепными нервами, между висцеральными и соматическими нервами, между соседними спинномозговыми нервами. Соединения могут располагаться вне- и внутриорганно.
ПЕРИФЕРИЧЕСКАЯ НЕРВНАЯ СИСТЕМА - отдел нервной системы, обеспечивающий связь центральной нервной системы с различными частями тела. Включает черепные и спинномозговые нервы, отходящие от ствола головного мозга и спинного мозга и образующие нервные сплетения и периферические нервы. В состав П. н. с. включают также спинномозговые, черепные и вегетативные ганглии, представляющие собой скопления тел нейронов за пределами центр, нервной системы. По периферическим нервам к мозгу стекается информация от внутренних и наружных рецепторов, а в обратном направлении идут сигналы к скелетным мышцам, гладким мышцам сосудов или желудочно-кишечного тракта и железам. Большинство периферических нервных структур содержат чувствительные, двигательные и вегетативные волокна.
Черепные нервы (12 пар) выходят из мозгового вещества на основании мозга. От спинного мозга отходит 31 пара спинномозговых нервов: 8 шейных, 12 грудных, 5 поясничных, 5 крестцовых и 1 копчиковый. Каждый спинномозговой нерв имеет передний и задний корешок, которые, сливаясь, формируют сам нерв. Задний корешок содержит чувствительные волокна и тесно связан со спинномозговым ганглием, состоящим из тел нейронов, от которых отходят эти волокна. Передний корешок состоит из двигательных волокон, которые представляют собой отростки двигательных нейронов передних рогов спинного мозга. Поясничные и крестцовые корешки, выйдя из спинного мозга, следуют вниз к месту своего выхода из позвоночного канала через межпозвоночные отверстия, по пути формируя т. н. конский хвост. Каждый спинномозговой нерв делится на переднюю ветвь, иннервирующую переднюю и боковую части тела, и заднюю ветвь, иннервирующую задние части тела. Передние ветви спинномозговых нервов образуют сплетения. Верхние 4 нерва формируют шейное сплетение, из которого выходят нервы, иннервирующие затылочный и шейный отделы. Ветви спинномозговых нервов образуют плечевое сплетение, которое проходит между передней и средней лестничными мышцами в направлении подключичной ямки. Из плечевого сплетения выходят нервы, иннервирующие плечевой пояс и руку, наиболее крупными из которых являются срединный, локтевой и лучевой. Поясничное сплетение образуется 4 верхними поясничными спинномозговыми нервами, из него выходят нервы, иннервирующие нижние отделы живота, тазовый пояс и бедро, в частности бедренный нерв. Крестцовое сплетение образуется спинномозговыми нервами L5-S4 и располагается в полости таза. От него отходят нервы, иннервирующие нижние конечности; основной из них - седалищный нерв, который разделяется на малоберцовый и большеберцовый нервы.
Каждый нерв представляет собой скопление волокон, организованных в группы и окружённых соединительной тканью, в которой проходят сосуды, питающие волокна. Нервное волокно состоит из осевого цилиндра - аксона и оболочки, образованной шванновскими клетками. Значительная часть нервных волокон покрыта также миелиновой оболочкой. Миелиновая оболочка формируется из клеточной мембраны шванновских клеток, каждая из которых многократно закручивается вокруг аксона. Область аксона, где 2 смежные шванновские клетки соприкасаются друг с другом, называется перехватом Ранвье. Миелиновая оболочка ускоряет проведение нервных импульсов по аксону примерно в 10 раз благодаря тому, что они "прыгают" от одного перехвата Ранвье к другому. Белки и др. компоненты мембраны, необходимые для поддержания структуры волокна, синтезируются в области тела нейрона и переносятся от него к окончаниям нерва с помощью аксо-плазматического тока, который бывает медленным (1-4 мм/сут) или быстрым (200-400 мм/сут). Обратная связь нервных окончаний и тела клетки осуществляется с помощью ретроградного аксо-плазматического тока.
Поражения П.н.с. могут быть обусловлены травмой, аутоиммунными, метаболическими и сосудистыми нарушениями, интоксикациями, наследственными заболеваниями. В зависимости от локализации процесса различают радикулопатии, плексопатии, невропатии, ганглиопатии, а также системные поражения (множественные мононевропатии, полирадикулопатии, полиневропатии и др.). Выделяют 3 осн. варианта повреждения периферических волокон: 1) валлеровская дегенерация, возникающая при поперечном пересечении аксона и характеризующаяся дегенерацией аксона и миелиновой оболочки дистальнее места повреждения, 2) аксональная дегенерация, вызываемая нарушением метаболизма в нейроне и угнетением аксоплазматического транспорта и проявляющаяся дегенерацией наиболее удалённых частей аксонов, 3) сегментарная демиелинизация с первичным повреждением шванновских клеток и миелина. В отличие от центр, нервной системы, для П. н. с. в большей степени свойственна способность к регенерации, благодаря чему при мн. заболеваниях П.н. с. в случае устранения патогенного фактора отмечается относительно хорошее восстановление функций.
Вертебро-неврологические поражения являются самыми распространенными хроническими заболеваниями человека. Выраженные их клинические проявления наблюдаются в период активной трудовой деятельности (25-55 лет) и чаще всего приводят к временной нетрудоспособности (на 100 чел – 5-23 случая). Каждый второй человек в течение своей жизни ощутил в той или иной степени клинические проявления остеохондроза. Остеохондроз развивается чаще всего у лиц с соответствующей генетической предрасположенностью, которая существует примерно у 50% населения.
Итак, как вы знаете, морфологическими и функциональными единицами нервной системы являются нейроны. Нейроны спинного мозга функционируют по сегментарному типу. Серое вещество спинного мозга, через которое замыкается рефлекторная дуга разделяется на сегменты, соответственно определенному уровню позвоночника. Каждый спинной сегмент (СС) через один передний (двигательный корешок) регулирует функцию одного миотома (определенной группы мышц) по принципу обратной связи. СС по заднему корешку получает информацию о состоянии этого миотома (глубокая, сложная чувствительность). А миотом в свою очередь морфофункционально связан со скелетными и другими соединительно-тканными образованиями.
Наряду с СС в НС выделяют позвоночно-двигательный сегмент (ПДС) в опорно-двигательном аппарате. Рассмотрим его анатомию и функцию поподробнее. В позвоночном сегменте сложные костные структуры соединяются межпозвонковым диском, суставными капсулами, межкостными, межпоперечными, желтыми, (междужковыми) связками, мышцами. В соединении участвуют также надостная, передняя и задняя продольные связки, простирающиеся вдоль всего позвоночного столба.
Межпозвонковый диск состоит из студенистого ядра, окружающего его фиброзного кольца, покрывающими его гиалиновыми пластинками и выполняет двойную функцию – придает позвоночнику гибкость и амортизирует нагрузки.
Студенистое ядро представляет собой бессосудистое эллипсоидное образование эластической консистенции, состоящее из отдельных хрящевых, соединительно-тканных клеток и коллагеновых волокон. Межклеточное вещество состоит из гликозаминогликанов, в т.ч. из гиолуроновой кислоты и протеинов. У взрослого человека студенистое ядро содержит до 75% воды. Благодаря тургору давление диска передается на фиброзное кольцо и гиалиновые пластинки, обеспечивая амортизацию и упругую подвижность позвоночника. Фиброзное кольцо имеет обильное кровоснабжение и состоит из пересекающихся коллагеновых волокон. Желтые (междужковые) связки соединяют дуги смежных позвонков сзади, содержат много эластических волокон, очень упруги и противодействуют обратно направленной силе студенистого ядра, стремящегося увеличить расстояние между позвонками. Межостные и межпоперечные связки не эластичны. Задняя продольная связка образует переднюю стенку позвоночного канала.
Межпоперечные мышцы, идущие снизу вверх и кнутри, межостистные мышцы, идущие снизу вверх, вентрально и внутрь, ротаторы, перекидывающиеся через позвоночник, а также отдельные части подвздошно-поясничных и многораздельных мышц, осуществляют движения отдельного ПДС. При движении целого отдела позвоночника включаются длинные мышцы спины, квадратные мышцы поясницы, передние шейные мышцы и мышцы-вращатели. Любая форма работ ПДС и позвоночника в целом, его прочность, определяются состоянием нервной системы, в т.ч. ее высших отделов, отвечающих за прогнозирование и координацию в целом.
Вертеброгенные синдромы проявляются болью и нарушением подвижности в соответствующем отделе позвоночника. После этого болевые, двигательные и другие нарушения развертываются в руке при шейном поражении или в ноге при поясничном. Существуют рефлекторный и компрессионный варианты вертебральных синдромов. Рефлекторный синдром возникает следующем образом. Выпячивающийся диск или задние «остеофиты» отжимают заднюю продольную связку, обильно снабженную болевыми рецепторами, создавая очаг раздражения. Отсюда, а также из фиброзного кольца, надкостницы позвонков и других связок патологические импульсы следуют к поперечно-полосатым мышцам, вызывая рефлекторное их напряжение (дефанс), мышечно-тонический рефлекс, вазомоторные и другие висцеральные рефлексы. Под влиянием продолжительной импульсации ткани претерпевают дистрофические изменения. В первую очередь это связки, сухожилия, суставные капсулы. В них коллагеновые волокна истончаются, разволокняются вплоть до фрагментации, происходят разрывы и гиалиноз, уменьшается содержание воды, гексозаминов, повышается количество коллагена. Этот нейродистрофический процесс определяют как нейроостеофиброз.
Таким образом, вертеброгенные рефлекторные синдромы подразделяются на мышечно-тонические, нейрососудистые и нейродистрофические.
Компрессионные синдромы обусловлены механическим воздействием грыжевого выпячивания, костных разрастаний или другого патологического образования на спинной мозг, корешки или сосуды. Такой процесс обозначает как невро- или миелопатию. При воздействии на кровоснабжающие спинной мозг сосуды, возможна миелопатия без механического повреждения самого спинного мозга. При воздействии на позвоночную артерию сначала повреждается ее симптоматическое сплетение и говорит о функциональной или вазомоторной стадии синдрома позвоночной артерии. При более глубокой компрессии возникает ишемия кровоснабжаемых этой артерией мозговых тканей. Таким образом, существуют корешковые (радикулопатии), спинальные (миелопатии) и нейрососудистые синдромы позвоночной артерии.
Различают также позные и викарные миоадаптивные синдромы. Под влиянием вышеописанных изменений тканей позвоночника, меняется его конфигурация и поза туловища, что сказывается на состоянии мышц конечностей: одни оказываются растянутыми, у других точки прикрепления сближаются. В растянутых мышцах и сухожилиях под влиянием импульсов из пораженного позвоночника развивается миофиброз и нейроостеофиброз. Синдромы, возникающие в результате изменения позы позвоночника, называются позными миоадаптивными синдромами. Возможна адаптация и по викарному пути: при компрессе корешка в условиях атрофии и слабости одних мышц, развивается викарная гипертрофия в других.
Чаще всего к возникновению вертеброгенных синдромов приводят грыжи межпозвонкового диска и остеохондроз позвоночника. Грыжа межпозвонкового диска представляет собой выпячивание пульпозного ядра и части фиброзного кольца в позвоночный канал или межпозвонковое отверстие. Так как передняя продольная связка намного прочнее, чем задняя, выпячивание чаще всего происходит в заднем или заднебоковом направлении. Грыжа, как правило, представляет собой сплошное образование, связанное с телом диска, но иногда ее фрагменты прорывают заднюю продольную связку и выпадают в позвоночный канал. Чаще всего грыжа обусловлена постоянной микротравматизацией диска при сгибании и разгибании позвоночного столба, реже – острой тяжелой травмой спины. Также к возникновению грыжи могут привести возрастные дегенративные изменения диска: сморщивание пульпозного ядра и утолщение фиброзного кольца. Грыжи возникают чаще всего в поясничном, реже в шейном и крайне редко в грудном отделе позвоночника.
Грыжи дисков поясничного отдела встречаются чаще у мужчин 30-50 лет, как правило, у лиц, работа которых связана с постоянным сгибанием и разгибанием позвоночника. Так как в поясничном отделе задняя продольная связка прочнее в своей срединной части, диск обычно выпячивается в задне-боковом направлении и сдавливает спинно-мозговые корешки. Чаще всего возникают грыжи двух последних межпозвонковых дисков L5-S 1 , (!) иL4-L5. Реже –L3-L4 и выше (к.п. при травме).
В силу анатомии поясничного отдела грыжа диска как правило сдавливает нижележащий корешок, но не всегда, поэтому по клинике можно точно определить какой из корешков сдавлен, но нельзя точно сказать, грыжа какого диска явилась причиной этого. Выпавший фрагмент диска чаще сдавливает вышележащий корешок.
Клиническая картина.
Более половины больных связывают появление боли с конкретной травмой - резким поворотом или наклоном туловища, падением. Чаще сначала появляется преходящая тупая ноющая боль в поясничной области. Как правило, она нарастает постепенно или же боль возникает остро и с самого начала очень интенсивна (люмбалгия). В таком случае начало приступа больные характеризуют как толчок, «разрыв», как пронизывающую, колющую боль в глубоких тканях, как удар электротока, как распирающую, сверлящую, сжимающую, иногда с ощущением холода или жгучим оттенком, распространяющаяся по всей пояснице, может возникнуть при этом и обильное потоотделение. Боль может иррадиировать в подзвдошную, ягодичную область, в верхний отдел бедра, часто появляется онеменее и покалывание в той части стопы, которая иннервируется чувствительными ветвями пораженного корешка.
Причиной боли является растяжение задней продольной связки, которая в отличие от самого диска содержит болевые нервные окончания. Боль усиливается при движении, подъеме тяжести, чихании, кашле и мышечном напряжении. Наиболее интенсивная боль (сразу после «удара») длится до 30`, или нескольких часов. В положении лежа - уменьшается. Обычно больные лежат с согнутыми в тазобедренных суставах ногами, на спине, садятся осторожно, сначала опираясь на локоть одной руки, затем на обе кисти. В положении сидя принимают позу «треножника», а стоя, резко выпрямляются и двигаются мелкими шажками или слегка наклоняясь вперед. Сгибание в поясничном отделе практически невозможно (симптом «струны» или «доски»). Часто у таких больных наблюдается рефлекторное напряжение паравертебральных мышц, которое само вызывает боль и препятствует полному выпрямлению спины. Уже в первые сутки обострения положителен симптом Ласега – боль в пояснице при поднимании выпрямленной ноги у лежащего на спине больного. У здорового человека ногу можно поднять почти до 90 0 без болевых ощущений, тогда как при ишиалгии только до 30 0 -40 0 . Боль ослабевает в положении лежа на здоровом боку с согнутой больной ногой. Может отмечаться нарушение чувствительности, мышечная слабость, гипо- или арефлексия. При развитии срединной грыжи и сдавлении конского хвоста возникает нижний вялый парапарез с нарушением функций тазовых органов, может наблюдаться синдром псевдоперемежающейся хромоты, характеризующийся болью в ногах при ходьбе, связанный с ишемией нервных стволов вследствии преходящего сдавления конского хвоста.
Острая люмбалгия продолжается обычно 5-6 дней, первый приступ завершается быстрее, чем последующие, которые могут повторятся через год и более. Подострая или хроническая люмбалгия протекает по-иному. Обычно ей предшествует охлаждение, статическое перенапряжение, длительное пребывание в неудобной позе. Боль может возникнуть и после поднятия тяжести, но не сразу, а через 1-2 дня. Больные также принимают анталгическое положение, вынуждены часто менять позу, раньше обычного в положении сидя или стоя появляется ощущение усталости в пояснице. Пик обострения приходится на 4-5 день, после чего боль начинает ослабевать, если соблюдается покой, обеспечивающий расслабление спазмированных мышц. Подострые люмбалгии протекают неделями или месяцами, т.е. становятся хроническими, при этом происходит расширение зоны болевых проявлений – на крестец, ягодицу, ногу, т.е. развивается некорешковая боль в пельвиомембральных зонах. Эти рефлекторно формирующиеся картины называют люмбоишалгией. Если боль сосредоточена преимущественно в кресцово-копчиковой области, то заболевание называют кокцигодинией.
Грыжи дисков шейного отдела.
Грыжи шейных межпозвонковых дисков чаще возникают после травмы и локализуются на уровне С 5 -С 6 или С 6 -С 7 . Поскольку в шейном отделе задняя продольная связка слабее в центральной зоне, выпячивание диска может происходить не только в заднебоковом, но и в заднем направлении. В этом случае происходит сдавление спинного мозга с нижним спастическим парапарезом, снижением проприоцептивной чувствительности в ногах вследствие поражения задних столбов, гиперрефлексией и появлением с двух сторон рефлекса Бабинского. Рассмотрим корешковые синдромы.
Клиническая картина. В начале появляется ограничение движений и переодическая боль в задней шейной и шейно-затылочной области, сопровождающая напряжением паравертебальных мышц. Позже (при боковой грыже) боль иррадиирует в руку на стороне поражения, появляется онемение и покалывание в зоне сдавленного корешка. Боль усиливается при натяжении нервных стволов, кашле, чихании, усиливается после сна, при попытке повернуться в постели и других движениях, носит простреливающий, распирающий характер (цервикалгии и брахиалгии).
Грыжи дисков грудного отдела составляют менее 1% всех грыж межпозвонкового дисков, поражаются чаще четыре нижних грудных диска, особенно Th 11-12 . Особенностью грыжи дисков грудного отдела являются часто возникающее сдавление спинного мозга или снабжающих его артерией ввиду узкости позвоночного канала и преумущественно срединной локализации грыж. Чаще всего заболевание в данном случае имеет хроническое течение и не связано с травмой.
Вертеброгенные синдромы на грудном уровне – в первую очередь проявления рефлекторные: мышечно-тонические, нейродистрофические и вазомоторные. Первый симптом заболевания - боль в спине, локализующаяся в грудной и поясничной областях (дорсалгии) или в области передней грудной стенки (пекталгии). Чаще боль бывает глубинная, ломящая, ноющая, в межлопаточной области – жгучая, она не столько интенсивна, сколько тягостна, особенно по ночам, усиливается при вращении туловища, наклонах в стороны, кашле, чихании, езде по неровной дороге, охлаждении, может иррадинировать по межреберным промежуткам, может восприниматься как «обхватывание обручем», сопровождаться чувством затруднения дыхания. Возможно внезапное развитие нижней параплегии. Рефлекторное напряжение паравертебральных мышц часто ассиметричное, более выраженное на выпуклой стороне сколиоза.
При боковой грыже возникает сдавление корешка, проявляющееся болью, которая в зависимости от уровня поражения может имитировать стенокардию, плевральную боль и боли при заболеваниях органов брюшной полости.
III. Остеохондроз
Патогенез. С годами происходит обезвоживание и сморщивание пульпозных ядер дисков, кальцификация фиброзных колец и их выпячивание во всех направлениях. На прилегающих к дискам поверхностях позвонков образуются остеофиты. По мере уменьшения межпозвонковых промежутков могут развиваться подвывихи межпозвонковых суставов и сужения межпозвонковых отверстий (чему способствуют и остеофиты).
Общие сведения
Сдавление корешков при остеохондрозе проявляется теми же симптомами, что и при грыжах дисков, но при остеохондрозе боль обычно менее интенсивная.
В зоне иннервации сдавленного корешка могут развиваться дизестезии без боли, парезы и выпадение рефлексов. Эти симптомы более выражены при остеохондрозе шейного отдела, но возможны и при поражении поясничного отдела.
Срединныеостеофиты могут вызывать сдавление спинного мозга в шейном отделе, а при узком позвоночном канале в поясничном отделе(поясничном стенозе) - и конского хвоста. Сдавление спинного мозга в шейном отделе вызывает нижний спастический парапарез, часто сопровождающийся гиперрефлексией и двусторонним рефлексом Бабинского и симптомами поражения задних столбов. При соответствующем уровне поражения вовлекаются и руки. Образование остеофита на уровне С5-С6 может вызвать необычный феномен: снижение рефлексов с двуглавой мышцы вследствие сдавления корешка, сочетающееся с повышением рефлексов с трехглавой мышцы
из-за сдавления спинного мозга. Сдавление конского хвоста приводит к вялому парапарезу, потере чувствительности в ногах, нарушению функций тазовых органов. Может наблюдаться синдром псевдоперемежающейся хромоты с выраженными болями в спине и ноге, появляющимися при длительном стоянии или ходьбе и исчезающими в положении лежа.
Диагностика
С появлением КТрентгенографию позвоночника стали проводить реже, в основном для исключения врожденных аномалий и деформаций, воспалительных заболеваний, первичных или метастатических опухолей. При грыже диска рентгенография либо нормальна, либо обнаруживаются дегенеративные изменения в виде остеофитов и сужения межпозвонкового пространства.
Уровень в крови кальция, фосфатов, глюкозы, активность щелочной и кислой фосфатазы определяют с целью исключить метаболические спондилопатии, метастазы в позвоночник, диабетическую нейропатию, способные имитировать грыжи межпозвонковых дисков.
ЛП обычно малоинформативна. Иногда при грыже диска в СМЖ определяется незначительное увеличение содержания белка. В то же время при полной блокаде субарахноидального пространства уровень белка в СМЖ может резко повышаться; при этом также положительна проба Квеккенштедта.
Нейрофизиологическое исследование. На ЭМГ при грыже диска изменений может не быть, либо в мышцах, иннервируемых пораженным корешком, выявляются потенциалы фибрилляций и положительные острые волны, которые обычно появляются через несколько недель от начала заболевания. По данным нейрофизиологического исследования можно отличить сдавление корешка от периферической нейропатии: в первом случае скорость распространения возбуждения по двигательным и чувствительным волокнам остается нормальной даже при наличии фасцикуляций и фибрилляций, а Н-рефлекс характеризуется увеличенным латентным периодом или отсутствует.
Миелография. Если диагноз грыжи диска не вызывает сомнения, нет оснований подозревать опухоль конского хвоста или иные сопутствующие заболевания и не планируется хирургическое лечение, то проведение миелографии нецелесообразно. Это исследование обычно назначают перед операцией, чтобы уточнить локализацию и степень выпячивания диска.
КТ позволяет диагностировать грыжу диска и стеноз позвоночного канала. КТ с высоким разрешением иногда позволяет обойтись без миелографии.
МРТ особенно важна для диагностики сдавления спинного мозга и конского хвоста, но менее надежна, чем КТ, в случае сдавления корешка.
Дискография обычно малоинформативна, так как ее результаты трудно интерпретировать. Более того, дискография может сама вызвать повреждение межпозвонкового диска.
Консервативное лечение в большинстве случаев приводит к улучшению и позволяет избежать операции.
1) В легких случаях
а) Избегать резких наклонов и болезненных поз; больного следует научить щадящему выполнению движений.
б) Постельный режим до стихания боли.
в) Тепловые процедуры на поясничную область.
г) Анальгетики при болях.
д) Упражнения на укрепление разгибателей спины и брюшного пресса.
е) Поясничный корсет.
2) В тяжелых случаях
а) Строгий постельный режим.
б) Щит под матрац, удобное положение в постели.
в) Анальгетики, средства с миорелаксирующим действием (диазепам и др.), нестероидные противовоспалительные средства (аспирин и др.), диклофенак, реопирин, ортофен, мочегонные – для снятия отека при радикулитах, витамины группы В, никотиновая кислота, рассасывающие средства (лидаза).
г) При уменьшении боли, выждав несколько дней, постепенно увеличивают двигательную активность, а в дальнейшем переходят к мерам, описанным в п. а.1.
д) Вытяжение применяют, только если необходимо усилить иммобилизацию позвоночника.
Хорошим средством являются артепарон, румалон или отечественный аналог – хондролон – вытяжка из хрящевой ткани трахей крупного рогатого скота. Препарат содержит хондроитинсульфат, который способствует регенерации хрящевой ткани. Местно – «хондроксид» - мазь, «капсикам», «бен-гей» и др. Применяют также: новокаиновые блокады, ЛФК, массаж, физиотерапия (вибрационные ванны и ультразвук, ДДТ) чрескожная электростимуляция, индуктотерапия, электро- и фонофорез, грязевые аппликации, сероводородные и радоновые ванны, аппликации димексида.
Хирургическое лечение. Устранить компрессию корешка или спинного мозга можно оперативным путем, что приводит к выздоровлению или резкому улучшению примерно в 70% случаев, а еще в 15% случаев наблюдается некоторое улучшение.
Абсолютными показаниями к хирургическому лечению является острое сдавление конского хвоста или спинного мозга. Нарушение сфинктеров, двусторонняя боль, нарушение чувствительности и парезы, особенно у больных с нестабильностью ПДС.
Относительные показания – неэффективность консервативного лечения, выраженность и упорство корешковой боли и отсутствие тенденции к их исчезновению в течение более 3 месяцев.
Хирургическое лечение обычно показано при сдавлении корешка, сопровождающемся парезом, особенно четырехглавой мышцы бедра или разгибателей стопы. Однако легкий парез может регрессировать и при консервативном лечении.
в. Хемонуклеолиз - метод лечения грыж поясничных дисков, основанный на введении в пораженный диск химопапаина. Он малоэффективен при раздроблении диска, выпадении его фрагментов или сдавлении корешка остеофитом. Побочные эффекты - анафилактический шок, нижняя параплегия, кровоизлияние в головной мозг, поперечная миелопатия. Последняя обычно развивается остро, спустя 2- 3 нед. после введения химопапаина; в большинстве таких случаев до лечения химопапаином проводилась дискография. Последние инструкции FDAзапрещают применять дискографию перед хемонуклеолизом, а также рекомендуют контролировать положение пункционной иглы, проводить инъекции лишь в один диск и использовать местную, а не общую анестезию.
(systerna nervosum periphericum) - условно выделяемая часть нервной системы, структуры которой находятся вне головного и спинного мозга. К периферической нервной системе относятся 12 пар черепных нервов, их корешки, чувствительные и вегетативные ганглии, расположенные по ходу стволов и ветвей этих нервов, а также передние и задние корешки спинного мозга и 31 пара спинномозговых нервов, чувствительные ганглии, нервные сплетения, периферические нервные стволы туловища и конечностей, правый и левый симпатические стволы, вегетативные сплетения, ганглии и нервы. Условность анатомического разделения центральной и периферической нервной системы определяется тем, что нервные волокна, составляющие нерв, являются или аксонами двигательных нейронов, расположенных в передних рогах сегмента спинного мозга, или дендритами чувствительных нейронов межпозвоночных ганглиев (аксоны этих клеток направляются по задним корешкам в спинной мозг). Т.о., тела нейронов расположены в центральной нервной системе, а их отростки - в периферической (для двигательных клеток), или, наоборот, отростки нейронов, расположенных в периферической нервной системе, составляют проводящие пути ц.н.с.
(для чувствительных клеток). Основная функция периферической нервной системы заключается в обеспечении связи ц.н.с. с внешней средой и органами-мишенями. Она осуществляется либо проведением нервных импульсов от экстеро-, проприо- и интерорецепторов к соответствующим сегментарным и надсегментарным образованиям спинного и головного мозга, либо в обратном направлении - регулирующих сигналов из ц.н.с. к мышцам, обеспечивающим перемещение тела в окружающем пространстве, к внутренним органам и системам. Структуры периферической нервной системы имеют собственное сосудистое и иннервационное обеспечение, поддерживающее трофику нервных волокон и ганглиев; а также собственную ликворную систему в виде капиллярных щелей по ходу нервов и сплетений. Она формируется начиная с межпозвоночных ганглиев (прямо перед которыми на спинномозговых корешках оканчивается слепыми мешками подпаутинное пространство с цереброспинальной жидкостью, омывающей центральную нервную систему). Т.о., обе ликворные системы (центральной и периферической нервной системы) раздельны и имеют своеобразный барьер между собой на уровне межпозвоночных ганглиев.
В периферической нервной системе нервные стволы могут содержать двигательные волокна (передние корешки спинного мозга, лицевой, отводящий, блоковый, добавочный и подъязычный черепные нервы), чувствительные (задние корешки спинного мозга, чувствительная часть тройничного нерва, слуховой нерв) или вегетативные (висцеральные ветви симпатической и парасимпатической систем). Но основная часть верхних стволов туловища и конечностей является смешанной (содержит двигательные, чувствительные и вегетативные волокна). К смешанным нервам относятся межреберные нервы, стволы шейного, плечевого и пояснично-крестцового сплетений и исходящих из них нервов верхних (лучевого, срединного, локтевого и др.) и нижних (бедренного, седалищного, большеберцового, глубокого малоберцового и др.) конечностей. Соотношение двигательных, чувствительных и вегетативных волокон в стволах смешанных нервов может значительно варьировать. Наибольшее количество вегетативных волокон содержат срединный и большеберцовый нервы, а также блуждающий нерв. Несмотря на внешнюю разобщенность отдельный нервных стволов периферической нервной системы, между ними существует определенная функциональная взаимосвязь, обеспечиваемая неспецифическими структурами ц.н.с.
То или иное поражение отдельного нервного ствола сказывается на функциональном состоянии не только симметричного нерва, но и отдаленных нервов на своей и противоположной стороне тела: в эксперименте повышается работоспособность контралатерального нервно-мышечного препарата, а в клинике - при мононевритах повышаются показатели проводимости по другим нервным стволам. Указанная функциональная взаимосвязь в некоторой степени (наряду с другими факторами) определяет характерную для П. н. с. множественность поражения ее структур - полиневриты и полиневропатии, полиганглиониты и др.
Поражения периферической нервной системы могут быть обусловлены разнообразными факторами: травмой, метаболическими и сосудистыми нарушениями, инфекциями, интоксикациями (бытовыми, производственными и лекарственными), витаминной недостаточностью и другими дефицитными состояниями. Большую группу заболеванийпериферической нервной системы составляют наследственные полиневропатии: невральная амиотрофия Шарко - Мари - Тута, Русси - Леви синдром, гипертрофические полиневропатии Дежерина - Сотта и Мари - Бовери и др. Кроме того, ряд наследственных заболеваний ц.н.с. сопровождается поражением Ппериферической нервной системы.: семейная атаксия Фридрейха, семейная параплегия Штрюмпелля, атаксия-телеангиэктазия Луи-Бар и др. В зависимости от преимущественной локализации поражения периферической нервной системы различают радикулиты, плекситы, ганглиониты, невриты, а также сочетанные поражения - полирадикулоневриты, полиневриты (полиневропатии). Наиболее частой причиной радикулитов являются обменно-дистрофические изменения позвоночника при остеохондрозе, грыжах межпозвоночных дисков. Плекситы чаще обусловлены сдавлением стволов шейного, плечевого и пояснично-крестцового сплетений патологически измененными мышцами, связками, сосудами, так называемыми шейными ребрами и другими образованиями «например, опухолями, увеличенными лимфатическими узлами). Спинномозговые ганглии поражаются преимущественно вирусом герпеса. Описана большая группа компрессионных поражений периферической нервной системы, связанных со сдавлением ее структур в фиброзных, костных, мышечных каналах (туннельные синдромы). Симптоматика поражения структур периферической нервной системы обусловлена вовлечением двигательных, чувствительных и вегетативных волокон, входящих в состав нервных стволов (параличи, парезы, мышечные атрофии, расстройства поверхностной и глубокой чувствительности в зоне нарушенной иннервации в виде болей, парестезий, анестезий, синдромов каузалгии и фантомных ощущений, вегетативно-сосудистые и трофические нарушения чаще в дистальных отделах конечностей). Отдельную группу составляют болевые синдромы, которые нередко протекают изолированно, не сопровождаясь симптомами выпадения функций, - невралгии, плексалгии, радикулалгаи. Наиболее тяжелые болевые синдромы наблюдаются при ганглионитах (симпаталгиях), а также травмах срединного и большеберцового нервов с развитием каузалгии.
В детском возрасте особой формой патологии периферической нервной системы являются родовые повреждения спинномозговых корешков (преимущественно на уровне шейных, реже поясничных сегментов), а также стволов плечевого сплетения с развитием родовых травматических параличей руки, реже ноги. При родовой травме плечевого сплетения и его ветвей возникают параличи Дюшенна - Эрба или Дежерин-Клюмпке (см. Плечевое сплетение).
Опухоли периферической нервной системы (невриномы, нейрофибромы, гломусные опухоли) встречаются относительно редко, но могут возникать на различных ее уровнях.
Диагностика поражений периферической нервной системы основывается прежде всего на данных клинического обследования больного. Характерны преимущественно дистальные параличи и парезы с нарушением чувствительности, вегетативно-сосудистыми и трофическими расстройствами в зоне иннервации того или иного нервного ствола. При поражении периферических нервных стволов определенное диагностическое значение имеет тепловизионное исследование, выявляющее так называемый синдром ампутации в зоне денервации в связи с нарушением в ней терморегуляции и снижением кожной температуры. Проводят также электродиагностику и хронаксиметрию, но в последнее время указанные методы уступают электромиографии и электронейромиографии результаты которых значительно более информативны. Электромиография выявляет при невральном поражении характерный денервационный тип изменения биоэлектрической активности паретичных мышц. Исследование скоростей проведения импульса по нервам позволяет определить точную локализацию поражения нервного ствола по их снижению, а также выявить степень вовлечения в патологический процесс двигательных или чувствительных нервных волокон. Для поражения периферической нервной системы характерно также снижение амплитуд вызванных потенциалов пораженного нерва и денервированных мышц. Для уточнения характера патологического процесса при полиневропатиях, опухолях нервов применяют биопсию кожных нервов с последующим гистологическим и гистохимическим их исследованием. При клинически выявленных опухолях нервных стволов можно использовать компьютерную томографию, что имеет особое значение в случаях опухолей черепных нервов (например, при невриноме слухового нерва). Компьютерная томография позволяет устанавливать локализацию грыжи межпозвоночного диска, что важно для последующего оперативного ее удаления.
Лечение заболеваний периферической нервной системы направлено на устранение действия этиологического фактора, а также на улучшение микроциркуляции и обменно-трофических процессов в нервной системе. Эффективны витамины группы В, препараты калия и анаболические гормоны, антихолинэстеразные препараты и другие стимуляторы невральной проводимости, препараты никотиновой кислоты, кавинтон, трентал, а также лекарственная метамерная терапия. Назначают физиотерапевтические процедуры (электрофорез, импульсные токи, электростимуляцию, диатермию и другие тепловые воздействия), массаж, лечебную физкультуру, санаторно-курортное лечение. При опухолях нервов, а также при их травмах по показаниям проводят оперативное лечение. В последние годы разработан препарат кронасиал, содержащий определенный состав ганглиозидов - рецепторов нейрональных мембран; его внутримышечное применение стимулирует синаптогенез и регенерацию нервных волокон.
